- HOME
- レポート一覧
- ライフデザインレポート
- 慢性期リハビリテーション医療に新たな希望
- Watching
-
2024.04.12
ライフデザイン
家族
地域・コミュニティ
仕事・働き方
健康・医療・介護
人生設計
幸せ・well-being・QOL
慢性期リハビリテーション医療に新たな希望
~大学病院とクリニックの連携による自由診療リハビリの可能性〜
後藤 博
- 目次
1.門戸が狭まった慢性期のリハビリ医療
リハビリテーション(以下、リハビリ)医療は、病気や事故によって心身の機能に障害をもつ人々に対して、機能回復や社会復帰を支援する重要な役割を担っている。しかし日本の医療保険制度のもとでは、慢性期に入るとリハビリ医療を受療することは狭き門になっている。これは医療の機能分化が進み、回復期後のリハビリ医療が介護や障害福祉サービスなどに委ねられる体制に移行したためである。一定期間を経過して症状が改善され、進化したリハビリを試みたくとも、簡単には受療できない状況にある。
この問題に対処するため、ある大学病院とクリニックは先端技術を活用したリハビリを自由診療の形で提供する取り組みを開始した。本稿では、この新たな形態によるリハビリ医療の提供が患者にどのような恩恵をもたらすのかを展望する。
2.慢性期のリハビリ医療は介護保険や福祉で対応
現状、急性期および回復期の治療を終えた後の慢性期のリハビリには、介護保険や福祉のサービスが大きな役割を果たしている。以前は、公的医療保険制度の持続可能性を確保すべく、その限られた資源を急性期の患者に振り向けたため、慢性期の患者が行き場を失う、いわゆる「リハビリ難民」が発生した。その状況を改善すべく、効果が停滞する慢性期の患者については、介護保険や福祉で対応することになった(注1)。
しかしながら、慢性期においても、後遺症障害に対する心身機能の維持・向上、重症化予防に向けての治療が必要な人がいる。介護保険によるリハビリはあくまで日常生活の自立をサポートするものであり、専門医の関与、患者への指導等において医療保険によるものと同質とはいえず、治療目的や機能向上を図る場合には、個別性を重視するリハビリ医療の受療が望ましい。
特に、治療の余地があるにもかかわらずリハビリ医療にアクセスできないため、回復機会を失う患者が存在することが問題だ。これらの状況は、機能向上もさることながら、機能の維持・重症化予防の機会をも減少させているおそれがある。
3.大学病院とクリニックの連携によるリハビリ医療の提供モデルとは
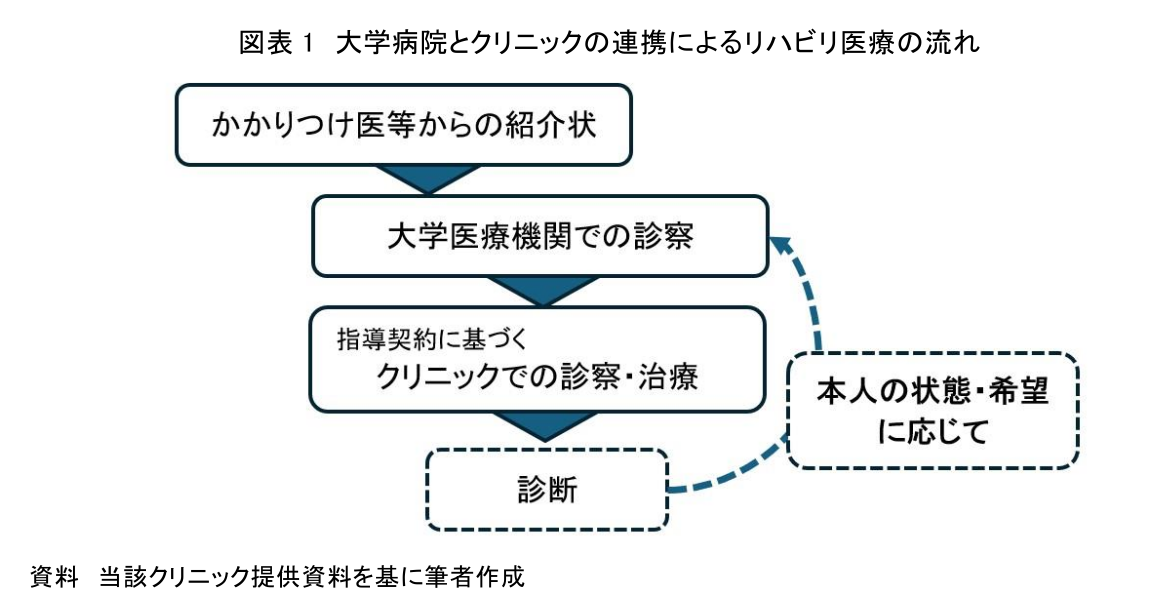
そこで、リハビリ医療へのアクセスを容易にすべく、大学病院とクリニックの連携による新たなモデルが試行され始めた。このモデルは、医師の診療と処方にもとづいて、先端技術を活用したリハビリ医療を慢性期の患者にも提供するものである。具体的には、大学病院のリハビリ医療の専門家(専門医や理学療法士等)とクリニックの専門家が協働して診断と治療を提供するもので、治療実施までの流れは図表1のとおりである。この連携は、従来の枠組みを超えた新しい医療提供モデルとなっている。
まず、慢性期にリハビリ医療の必要性が生じ患者が希望する場合に、かかりつけ医等から大学病院への紹介状が出される。それにもとづいて大学病院が診察した後、リハビリプランに従い連携するクリニックで治療が行われる。その後、患者の状態や希望に応じてリハビリプランの調整や大学病院での治療が行われることがある。
大学病院と連携したクリニックでのリハビリでは、AIやウェアラブルデバイスなどの先端技術を備えた多様なリハビリ機器が用いられ、最適なプランを提供することを可能にしている。これらの機器は単独または組み合わせて活用され、機能向上に向けた基本となるリハビリに寄与する。たとえば、プランの一例として、10回程度の通院を基本パターンに、上肢集中コースや下肢集中コースが用意されている。上肢集中コースでは、脳の活動を上げるための反復経頭蓋磁気刺激治療、筋力増強・痛みの緩和のための末梢磁気刺激治療など6種の機器が、下肢集中コースは、可動域拡大、筋力増強のための関節可動域訓練、筋再教育訓練、安全に集中歩行訓練を行うための負荷トレッドミルなどの機器が用意されている。これらの機器は、単独あるいは組み合わせて活用される。
特定の症状をもつ患者や、標準的なリハビリ手法では十分な効果が得られない患者には、より特化した治療が必要になることがある。そのような場合、クリニックよりも高度な機器が備えられている大学病院での治療が推奨されることもある。このように、患者の状態と希望に応じて大学病院とクリニックが患者を相互に紹介する体制が構築されている。
ただし、このモデルは自由診療による提供のため、費用は全額自己負担となる(注2)。一般に自由診療は費用が高額になるが、医療保険上の時間の制約が緩和されることに加え、介護保険サービス(通所介護・訪問看護など)と併用できるという利点もある。
4.先端技術を取り入れたリハビリ医療の実態
ここでは、大学病院とクリニックの連携による新たなリハビリ医療モデルにおける治療の具体例を紹介する。今回取材したクリニックには、診察室とリハビリ訓練室がある(図表2)。リハビリ訓練室には大型の装置ではなく、机上で使用可能なコンパクトな機器が多く装備されており、リハビリ医療の特徴でもあるマンツーマン形式で治療が実践されている。

これらの機器は、機能回復に一定の効果をもたらしていることが確認されており、リハビリの組み合わせによっても身体機能の改善が見られる。機器・療法の中には、拡散式衝撃波や末梢神経磁気刺激の療法など、一般に馴染みがない機器や治療法もある(図表3)。
神経の麻痺が生じた場合の症状としては、動かしにくくなった筋肉は痩せ細り、固くなるという線維化が進むことが知られている。この線維化による筋収縮の減退などにより、運動量は自ずと減少し重症化する。それに対して、拡散式衝撃波は固く細くなった筋をほぐし、柔らかくすることで線維化を抑制することができ、筋肉の収縮を促すことにもなる(注3)。
また、磁気刺激により筋肉を動かすことで筋力の増強を図る末梢神経磁気刺激は、粘着性シートを皮膚に接着させず患部に直接機器をあてるが、皮膚や筋肉に痛みを与えることはないという(注4)(注5)。そこで、脳血管疾患による神経麻痺を抱えリハビリが欠かせない筆者も、この機器を体験してみた。皮膚感覚は鈍いものの、これまでにない新たな感覚を覚えた。

拡散式衝撃波は、最初は単発で強度が試され連射に代わる。「ダ、ダ、ダ、ダ」と1秒間に数回、深層部に響く。数分間のインターバルをとりながらの照射は、痛みはなく警戒感もすぐになくなる。固くなった肘への衝撃からは、運動を妨げているであろう上腕や肩など他の筋への連動が感じられ、そこへも照射することになった。さらに、末梢神経磁気刺激は面での刺激で、動きの鈍い筋(前腕・尻・脛等)への筋収縮がマッサージのように感じられた。結果として、手が床面から僅かに浮く、足の背屈の角度が鋭角になるなどの改善がみられた。こうした効果が定着するのかは未知数だが、これまでにない感覚に機能の維持・向上につながる可能性を感じた。
さらにこのクリニックには、上肢については手指の屈伸を促すロボット機器が、下肢については歩行を訓練する機器が備わっている(図表4)。

手指のロボット機器は、指を屈伸させる筋を検出し、その運動をアシストする。また、前腕の水平方向の運動に関わる筋活動も検出しており、腕を伸ばしたまま握るといった、より実動作に近い複合運動の練習が可能である。発症後6ヶ月以上経過した脳卒中片麻痺患者に対し、週3回、6週間の手指ロボット療法を継続したところ、上肢機能の改善、特に生活関連動作における手指の機能の改善が認められたという。
手指のロボット機器を筆者が試用したところ、机の上下調整により手首の角度がわずかに変わることから、苦手な角度での指の屈伸が難しいこと、モニターに表れた標的への照準の微調整には、肩・上腕による調整機能も大切であることが感じられた。
以上のように、新たなリハビリ医療モデルは、技術の進歩に伴い、慢性期の患者の機能維持・向上に貢献する可能性があるといえる。
5.今後の展望
大学病院とクリニックの連携による自由診療のリハビリ医療を提供する試みは、慢性期の心身機能の回復に新たな可能性をもたらす。高額な自由診療のため、まだあまり一般的ではないが、仮にこうしたアプローチを普及させることができれば、リハビリ医療の質が向上し、患者のQOL向上に貢献するものと思われる。もちろん、慢性期のリハビリ医療には、オンラインによる遠隔指導や大学施設内での臨床試験として複数の病院が連携するケースもある。それらがこうした仕組みと融合して、さらなる効果を発揮することも期待される。
その意味では、今回紹介したリハビリ医療における大学病院とクリニックの連携は、慢性期リハビリ医療にパラダイムシフトを起こす可能性がある。慢性期の患者にとって、治療の選択肢の増加は医療サービスの質的向上にもつながるものである。こうした新たな形態によるリハビリ医療を普及させることができれば、閉塞感をもつ一部の慢性期の患者に、新たな希望をもたらすことになるだろう。
【注釈】
-
2006年の社会保険診療報酬等の改定で、疾患別リハビリテーション算定日数限度が打ち出され、2019年4月から要介護被保険者等に対する医療保険による慢性期リハビリは廃止された。そのため、介護保険、障害福祉、その他のサービスで慢性期リハビリに対応することとなった。
治療上有効であると医学的に判断される場合は、治療が継続されるなどの例外措置が設けられているものの、類似のサービス利用においては、介護保険優先の原則があり、医療による慢性期のリハビリは困難になった。 -
費用は、初診1回(1時間)3万円(税込み)、10回コース27万円(税込み)となっている。
-
脳卒中や脳性麻痺によって生じる筋の痙縮に対する対外衝撃波療法のレビューによると、上下肢問わず痙縮筋に対し対外衝撃波療法を施行することで、筋緊張の低下、関節可動域の改善、運動機能改善といった効果が得られたという。
-
脳卒中片麻痺患者における末梢神経磁気刺激法のシステマティックレビューによると、麻痺側の上肢に対して末梢神経磁気刺激を施すことで、上肢運動機能、上肢近位部の筋力、日常生活活動の改善を認めたという。
-
腰痛症患者における末梢神経磁気刺激法のシステマティックレビューによると、疼痛を生じている腰背部に対して末梢神経磁気刺激を施すことで、疼痛が改善し、日常生活動作の改善を認めたという。
【参考文献】
-
厚生労働省 中央社会保険医療協議会・総会(第584回)2024年2月
-
令和4年度版『医療・介護 給付調整ガイド』社会保険研究所2021年8月
後藤 博
本資料は情報提供を目的として作成されたものであり、投資勧誘を目的としたものではありません。作成時点で、第一生命経済研究所が信ずるに足ると判断した情報に基づき作成していますが、その正確性、完全性に対する責任は負いません。