- HOME
- レポート一覧
- ビジネス環境レポート
- 脱・メタボがもたらす医療費抑制のインパクト
- Compass for SDGs&Society5.0
-
2023.08.16
ライフデザイン
SDGs・ESG
健康・医療・介護
幸せ・well-being・QOL
持続可能な社会(SDGs)
社会保障制度
脱・メタボがもたらす医療費抑制のインパクト
~健康増進・疾病予防に向けた行動変容で年間1兆円超の可能性~
谷口 智明
- 要旨
-
- 2008年度に「特定健康診査・特定保健指導」(対象40~74歳)が導入されて、メタボの認知度は定着した感があるが、実態はどう変わってきたのか。本レポートでは、日本全体でみたメタボ該当者及び予備群の推移を示すとともに、脱・メタボがもたらす医療費抑制のインパクトについて試算・考察する。
- 2021年度のメタボ該当者及び予備群は、とりわけ男性で年齢が高くなるほど増加傾向にあり、40~74歳平均で5人に2人、65歳以降では実に2人に1人が該当する。一方、女性では概ね10人に1~2人程度となっている。
- 2008年度から2021年度にかけて、メタボ該当者及び予備群は約1,480万人から約1,700万人と220万人程度増加し、特に男性の増加が顕著であった。国としても「21世紀における第二次国民健康づくり運動(健康日本21(第二次))」において、「メタボ該当者及び予備群の減少」を目標に掲げていたが、最終評価で未達となった。引き続き、次期プラン「21世紀における第三次国民健康づくり運動(健康日本21(第三次))」で、改善を要する項目といえる。
- メタボに該当すると、心血管疾患や脳血管疾患の発症リスクが高くなることが分かっており、内臓脂肪を減少させることで、それらの発症リスクを低減できる。厚生労働省の調査結果によると、メタボ該当者の一人当たり年間平均医療費は非該当者よりも、男性で約8~9万円、女性で約10~18万円高い。そこで、メタボ該当者及び予備群がメタボより脱出したならば、国全体として約1兆1,500億円(男性約7,800億円、女性3,700億円)の医療費が抑制可能となる。また一人当たりでは、年間約1.9万円の医療費を抑制できるとの試算結果となった。
- 脱・メタボによる医療費抑制は、健康増進・疾病予防というポジティブな行動変容による結果として、国民一人ひとりの共感を得やすいものと考える。ヘルスケアデータに基づき、予防行動を促し医療費適正化効果を「見える化」することは、納得感を高める上でも効果的である。健康寿命の延伸といった個人のwell-being向上とともに、社会保障制度の持続可能性向上にも寄与するものと期待する。
- 目次
1.はじめに ~いわゆる「メタボ健診」導入から15年、認知度は定着
2008年4月に、国民の健康寿命延伸のための予防・健康づくりに資する新たな仕組みとして、40~74歳を対象とした「特定健康診査・特定保健指導」(以下、特定健康診査は特定健診という)が導入されて、今年で15年が経過した。いわゆる「メタボ健診」とも呼ばれ、多くの人が耳にされてきたと思う。特定健診が導入される2年前の2006年には「メタボリックシンドローム(メタボ)」が新語・流行語大賞のトップテンにも選出されている。
その後、現在までにメタボの認知度は定着した感があるが、その実態はどのように変化してきたのだろうか。この度、厚生労働省より「2021年度特定健康診査・特定保健指導の実施状況」が公表された。そこで、本レポートでは2008年度の導入以降、日本全体で見たメタボ該当者及び予備群の推移を示すとともに、健康増進・疾病予防に取り組むことにより、脱・メタボがもたらす医療費抑制のインパクトについて試算・考察したい。
2.メタボ該当者及び予備群の推移
(1)特定健診・特定保健指導とは
まず、特定健診・特定保健指導について簡単に確認しておこう。特定健診は、保険者(健康保険組合や全国健康保険協会等の被用者保険及び国民健康保険等)が実施主体となり、40~74歳の加入者(被保険者と被扶養者)を対象として行われる健康診査である。腹囲の計測等によりメタボ該当者及び予備群の発見に着目した検査項目となっている(資料1)。

厚生労働省健康局「標準的な健診・保健指導プログラム」によると、「メタボリックシンドロームは、内臓脂肪の蓄積を共通の要因として、代謝性危険因子である血糖高値、脂質異常、血圧高値を呈する病態であり、重複数が多いほど、虚血性心疾患等の心血管疾患や脳梗塞等の脳血管疾患の発症リスクが高くなることが分かっている。一方、内臓脂肪を減少させることで、それらの発症リスクを低減することができる」と説明している。
特定保健指導とは、特定健診のデータに基づき、メタボや生活習慣病リスクの高い人に対して行われる健康支援のことで、専門スタッフ(医師や保健師、管理栄養士)により、運動習慣や食生活、喫煙といった生活習慣を見直すよう個別指導が行われる。
厚生労働省「2021年人口動態統計」によると、日本人の死因の第1位は悪性新生物であるが、第2位は心疾患、第4位は脳血管疾患となっており、これら病気の危険因子となるメタボを改善することが、健康維持・増進、疾病予防の上で重要といえる。
(2)逓増するメタボ該当者及び予備群
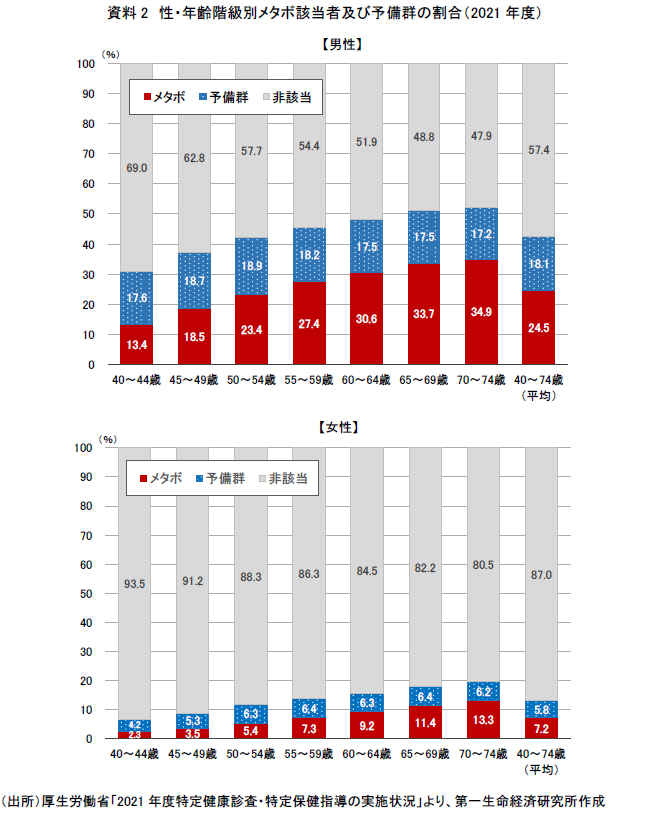
では、わが国全体でメタボ該当者及び予備群はどのくらい存在するのだろうか。厚生労働省が毎年とりまとめている「特定健康診査・特定保健指導の実施状況」によると、特定健診の受診者に対して、性・年齢階級別(5歳階級)にメタボ該当者及び予備群の割合が公表されている。
そこで、まず2021年度における性・年齢階級別のメタボ該当者及び予備軍の割合を見てみよう(資料2)。とりわけ男性では年齢が高くなるほど増加傾向にあり、40~74歳平均で約5人に2人、65歳以降では実に2人に1人が該当する状況である。一方、女性では概ね10人に1~2人程度となっている。
次に、性・年齢階級別のメタボ該当者及び予備群の割合と人口の時系列データを用いて、日本全体のメタボ該当者及び予備群の数を試算し、その推移をみてみたい。
但し、特定健診受診者のうち、高血圧症・糖尿病・脂質異常症の治療に係るいずれかの薬剤を服用している場合、その効果もあり、メタボ等に該当しないケースがあることに留意が必要である。
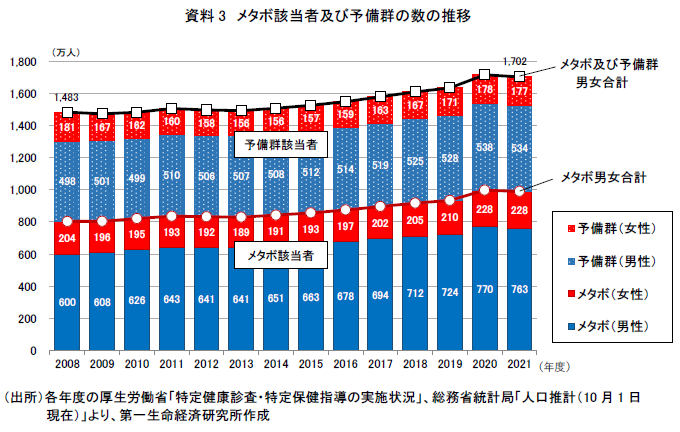
今回の試算結果(資料3)によると、2008年度のメタボ該当者及び予備群の数は1,483万人(メタボ該当者804万人、予備群679万人)となった。性別で見ると、メタボ該当者は男性600万人、女性204万人、予備軍では男性498万人、女性181万人と、いずれも男性と女性では3倍弱の人数差がある。それ以降、どう変わったのだろうか。
2021年度のメタボ該当者及び予備群の数は1,702万人(メタボ該当者991万人、予備群711万人)となった。性別でみると、メタボ該当者は男性763万人、女性228万人、予備軍では男性534万人、女性177万人である。2008年度から2021年度にかけて、メタボ該当者及び予備軍は約220万人増加しており、中でもメタボ該当者が約190万人増とその9割近くを占める(注1)。また、増加のほとんどは男性で、男女の人数差は3倍を超えている。
(3)わが国の国民健康づくり対策と「メタボ該当者及び予備群の減少」目標
特定健診導入以来の動きを通してみると、メタボ該当者は根雪のようになりながら逓増しており、特にここ数年は増加傾向にある。この間、日本の平均年齢(注2)は、2008年の44.3歳から2021年には47.9歳と3歳以上高齢化しており、メタボ該当者及び予備群を増加させる影響があったとはいえ、特定健診・特定保健指導の効果が目に見えて現れているとは言い難く、改善の余地があるように思われる。
そこで、厚生労働省では特定健診・特定保健指導の見直しに向けた検討が行われ、2023年3月には、特定保健指導の成果にアウトカム評価を導入するといった「標準的な健診・保健指導プログラム(令和6年度版)」がまとめられたところである。
また、国全体としても、働き盛り世代の肥満をベースとしたメタボが主要な健康課題の一つであることから、「メタボ該当者及び予備群の減少」を予防・健康づくりの目標に掲げている。具体的には、国民健康づくり対策として推進する「21世紀における第二次国民健康づくり運動(健康日本21(第二次))」(期間2013~2023年度)における目標項目の一つに定められ、定期的に評価を実施している。
しかしながら、2022年10月に公表された最終評価報告書では、53項目の目標のうち、本目標は「悪化している」とされた4項目の一つに該当した。引き続き、次期国民健康づくりに向けたプランとなる「21世紀における第三次国民健康づくり運動(健康日本21(第三次))」(期間2024~2035年度)において、改善を要する項目といえる。
3.脱・メタボによる医療費抑制可能額の試算とインパクト
(1)メタボ該当者及び予備群と非該当者との年間医療費の格差
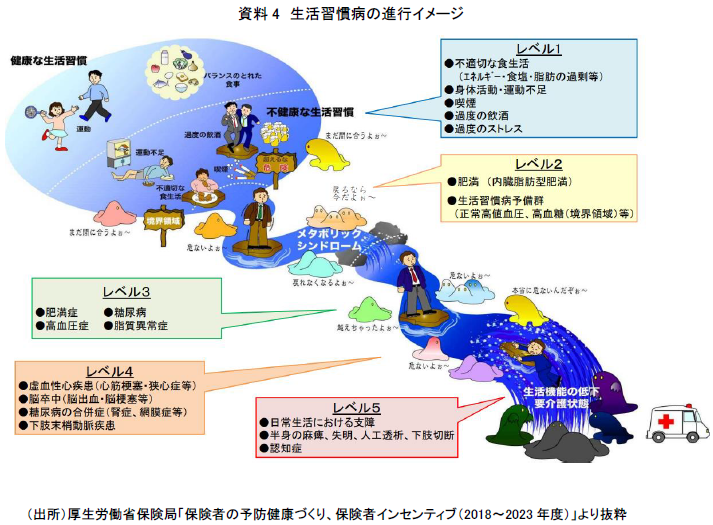
前述したように、メタボは、内臓肥満に高血圧・高血糖・脂質代謝異常が組み合わさることにより、心血管疾患や脳血管疾患等になりやすい病態を指す。そこで、内臓脂肪を減少させ、いち早くメタボの状態から脱出することができれば、それらの発症リスクを低減することができるだろう(資料4)。
では、メタボ該当者及び予備群とメタボ非該当者では、それぞれが支払う医療費に差があるのだろうか。この問いに答えるデータを探したところ、過去に厚生労働省「保険者による健診・保健指導等に関する検討会(第7回)」において、2010年度のレセプト(診療報酬明細書)を用いて調査結果を公表している(注3)。それによると、メタボ該当者一人当たりの年間平均医療費はメタボ非該当者よりも、男性で約8~9万円、女性で約10~18万円高い。また、予備群についても差が認められた(資料5)。
なお、この差額を直近の医療費の水準に置き換えるとすれば、2010年度以降に実施された診療報酬改定を勘案する必要があるが、薬価等を含めた診療報酬全体の改定率をみると若干のマイナスとなるため、今回の試算では当時のままの金額を使用した。
また、厚生労働省によると、全体的に女性の差額は男性よりも大きいが、女性はメタボ該当者が少ないため、一部の医療費が高い人が平均額を押し上げている可能性がある点に留意が必要と指摘している。
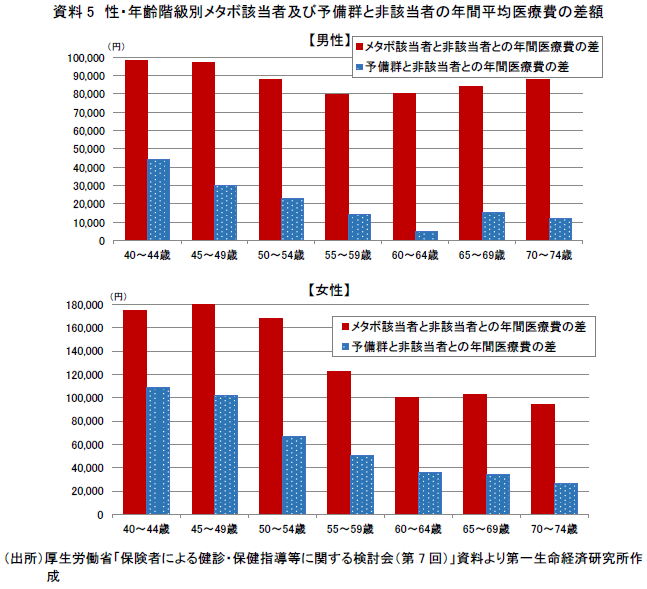
(2)脱・メタボによる医療費抑制可能額は最大年間1兆円超
資料5のメタボ該当者及び予備群と非該当者との年間医療費の差は、メタボが生活習慣病等のリスクを高め、それによって医療費も増加することが原因の一つと考えられる。それでは、メタボ該当者及び予備群が運動習慣や食生活といった生活習慣等を改善することで非該当者になることができた場合、どのくらいの医療費を抑制できるのか、データで示すことはできないだろうか。
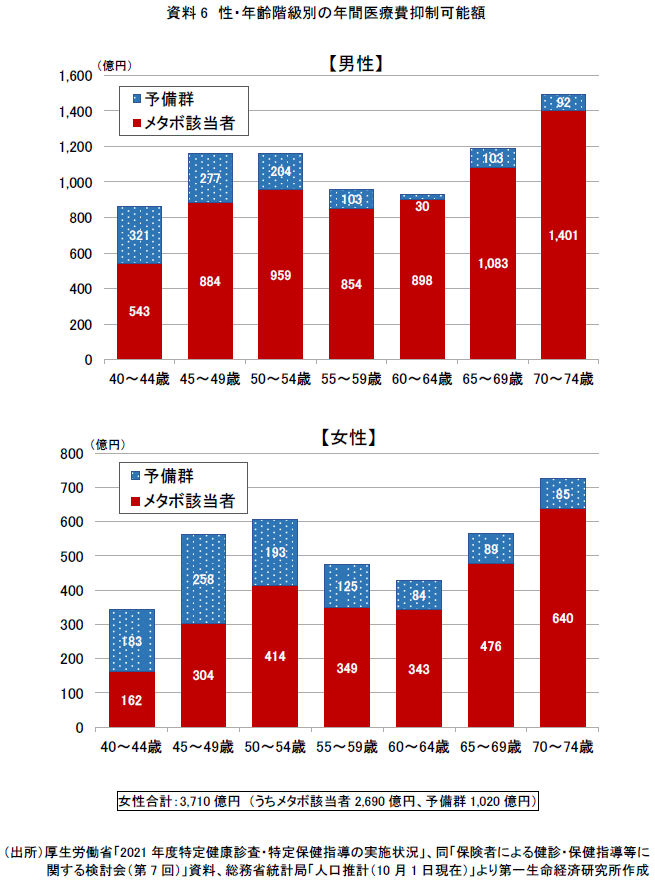
そこで、2.で試算した2021年度の性・年齢階級別メタボ該当者及び予備群の数(資料3)と、前述した2010年度レセプトで集計された非該当者との年間医療費の差額(資料5)を用いて、抑制可能となる医療費を試算した。かなり大胆な仮定ではあるが、メタボ該当者や予備群が健康増進や疾病予防に取り組み、脱・メタボを達成することによる最大の効果をイメージできるものと考える。
今回の試算結果(資料6)によると、メタボ該当者及び予備群がメタボ非該当者になった場合、約1兆1,500億円(男性約7,800億円、女性3,700億円)の医療費が抑制可能と試算された。そのうち、メタボ該当者が非該当者になった場合に限ると、約9,300億円(男性約6,600億円、女性約2,700億円)となり、全体の8割強はメタボ該当者による抑制効果といえる。
また、40~74歳の一人当たり平均額で見ると、年間約1.9万円の医療費が抑制可能となる。なお、医療費の財源については、窓口負担、社会保険料、公費(税)で構成されており、かつ社会保険料には企業(事業主)負担も含まれることから、全額が個人負担分として抑制されるものではない点に注意を要する(注4)。
4.おわりに ~ポジティブな行動変容で医療費適正化
最後に、健康維持・増進、疾病予防の取組みについて触れておきたい。今回みてきたようにメタボ該当者及び予備群は、常に一定程度存在している。とりわけ不健康な生活習慣を変えようとしない健康無関心層も含まれると想定され、高齢化が進行する中、健康に関心のある層と無関心層の間で健康格差が拡大することも懸念される。
厚生労働省「2019年国民健康・栄養調査」によれば、20歳以上男女の食習慣・運動習慣改善の意思について聞いたところ、「改善することに関心がない」「関心はあるが改善するつもりはない」と回答した人が4割程度存在している。
そこで、ナッジ理論(注5)等を活用しつつ、健康に関心を持たない人には、まず関心を持ってもらえるように後押しし行動変容を促す一方、関心のある人には健康維持・増進に向けた取組み等を積極的に提供することが肝要である。例えば、特定健診の結果など個々人のヘルスケアデータを分かりやすく提供するため、全体及び平均との比較や将来予測、疾病発症リスクや医療費負担といった情報の充実を図る。さらに、個人、保険者、企業(事業主)が、それぞれセルフケア、保険者機能の発揮、健康経営の実践等によって協働し、個人の努力を保険者や企業が支え、実効性のある疾病予防体制を確立していくことが望まれる。
今回の試算で示した脱・メタボによる医療費抑制は、健康増進・疾病予防の推進という個々人のポジティブな意識・行動変容による結果として、国民一人ひとりの共感を得やすいものではないだろうか。ヘルスケアデータに基づき、予防行動を促し医療費適正化効果を「見える化」することは、取り組む側の納得感を高める上でも効果的と考える。その上で、私たち自身がアクションを起こすことは言うまでもない。その結果、健康寿命の延伸といった個人のwell-beingの向上とともに、社会保障制度の持続可能性の向上にも寄与するものと期待したい。
【注釈】
-
厚生労働省によると、特定健診の対象者は、当該年度の4月1日における公的医療保険の加入者であって、当該年度において40歳以上74歳以下に達する者のうち、年度途中における異動者(加入、脱退)及び平成20年厚生労働省告示第3号に規定する各項のいずれかに該当する者(妊産婦、国内に住所を有しない者、病院等に6月以上継続して入院している者等)と保険者が確認できた者を除いた者の数とされている。一方、本レポートの試算で利用した総務省統計局「人口推計」は、わが国全体の10月1日現在の人口であり、実際の特定健診の対象者よりカバー範囲が広い。 従って、厚生労働省「健康日本21(第二次)最終評価報告書」で算出されているメタボ該当者及び予備群の数は、上記のような特定健診対象者を基準とするため、2008年度約1,400万人、2019年度約1,516万人であるが、本レポートの試算ではそれぞれ1,483万人、1,634万人となる。
-
国立社会保障・人口問題研究所「人口統計資料集(2023)改訂版」による。
-
厚生労働省の分析「メタボリックシンドロームの該当者及び予備群と平均点数の関係」に基づいて算出。以下の棒グラフの総医療費は点数表示のため、1点=10円として金額換算した。
(注)特定健診情報ファイルとレセプト情報との名寄せ(突合)の方法は、暗号化した値(被保険者番号・生年月日・性別より発生させた乱数)により行った。特定健診情報ファイルと平成22年4月~平成23年3月診療分のレセプト(医科・DPC・調剤)情報の突合率は、男性:9.8%、女性:15.7%、約269万人であった。特定健診情報とレセプト情報との突合ができなかった者には、(1)平成22年4月~平成23年3月にレセプト情報がない者(医療機関等に受診していない者)、(2)レセプト情報はあるが、特定健診情報ファイルとの突合ができなかった者の両者が含まれる。突合ができなかった理由としては、加入保険が変更になったこと等が考えられる。集団の母数が少ない場合は、著しく高い医療費があると、平均値が高くなる可能性がある。(女性の40~54歳の「基準該当」「予備群該当」の平均点数が高くなっている可能性に留意。)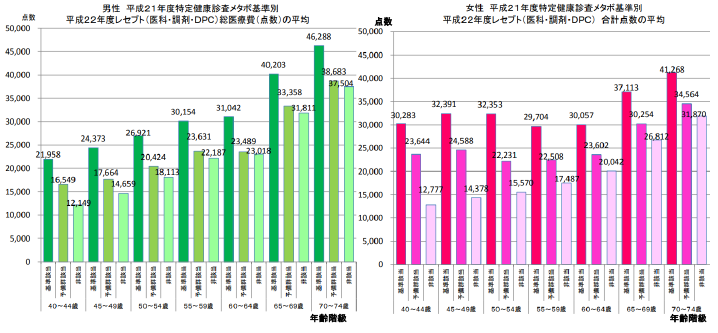
(出所)厚生労働省「保険者による健診・保健指導等に関する検討会(第7回)」(2012年2月)資料1「特定健診・保健指導の効果検証の進捗状況について」 -
厚生労働省「2020年度国民医療費」によると、国民医療費の財源構成は、社会保険料49.5%、公費(税)38.4%、窓口負担等12.1%となっている。医療費抑制可能額約1兆1,500億円をこの割合で案分すると、社会保険料約5,700億円、公費約4,400億円、窓口負担等約1,400億円がそれぞれ抑制できると試算される。一人当たり平均額では、社会保険料約9,500円、公費約7,300円、窓口負担約2,300円の抑制となる。
-
行動経済学によると、ナッジ(nudge)とは、「人を動かすために、肘でそっと突く」ことを意味する。人間の行動を強制的にではなく、自然と促す方法を生み出すための理論として提唱された。例えば、健診の案内文の内容や健診結果の表示を工夫することで、人々の心理に働きかけ、行動を変えていくといった取組みが行われている。
【参考文献】
- 厚生労働省(2023)「2021年度特定健康診査・特定保健指導の実施状況」
- 厚生労働省(2023)「標準的な健診・保健指導プログラム(令和6年度版)」
- 厚生労働省(2022)「健康日本21(第二次)最終評価報告書」
- 厚生労働省(2023)「国民の健康の増進の総合的な推進を図るための基本的な方針」
- 厚生労働省保健局・健康保険組合連合会(2023)「データヘルス計画作成の手引き(第3期改訂版)」
- 厚生労働省保険局(2018)「保険者の予防健康づくり、保険者インセンティブ(2018~2023年度)」
- 厚生労働省(2012)「保険者による健診・保健指導等に関する検討会(7回)」資料1「特定健診・保健指導の効果検証の進捗状況について」
- 厚生労働省(2019)「受診率向上施策ハンドブック 明日から使えるナッジ理論」
谷口 智明
本資料は情報提供を目的として作成されたものであり、投資勧誘を目的としたものではありません。作成時点で、第一生命経済研究所が信ずるに足ると判断した情報に基づき作成していますが、その正確性、完全性に対する責任は負いません。見通しは予告なく変更されることがあります。また、記載された内容は、第一生命保険ないしはその関連会社の投資方針と常に整合的であるとは限りません。