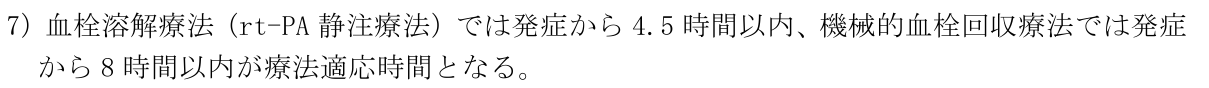- HOME
- レポート一覧
- ライフデザインレポート
- 地域格差を認識し専門医療へのルート確保を
- Watching
-
2021.04.09
ライフデザイン
地域・コミュニティ
健康・医療・介護
幸せ・well-being・QOL
地域格差を認識し専門医療へのルート確保を
~脳卒中患者・家族の生活課題に関する調査を踏まえて(3)~
後藤 博
- 目次
様々な社会資源の支えがあって私たちの暮らしは成り立っているが、住んでいる地域によってその格差がみられるのが実情である。特に医師の偏在や地方における病院へのアクセスの悪さ、とりわけ救急医療に関する地域格差は、生存・健康に影響を及ぼすこともあり問題視されている。
医療資源の豊富な地域とそうでない地域とでは、どのような差異があり、どのようなことに関心を向けるべきなのだろうか。本稿では、緊急性と専門性を要する脳卒中医療に焦点を当て、高度な医療へのアクセスに関する地域格差について考える。具体的には、第一生命経済研究所が実施した「脳卒中患者・家族の生活課題に関する調査」(注1)の結果から、医療へのアクセスについて都市規模間で比較し、脳卒中患者への医療提供・連携体制の実態をみたうえで、今後の医療と生活支援サービスの確保について考える。
1.地域医療における拠り所となるクリニック(診療所)
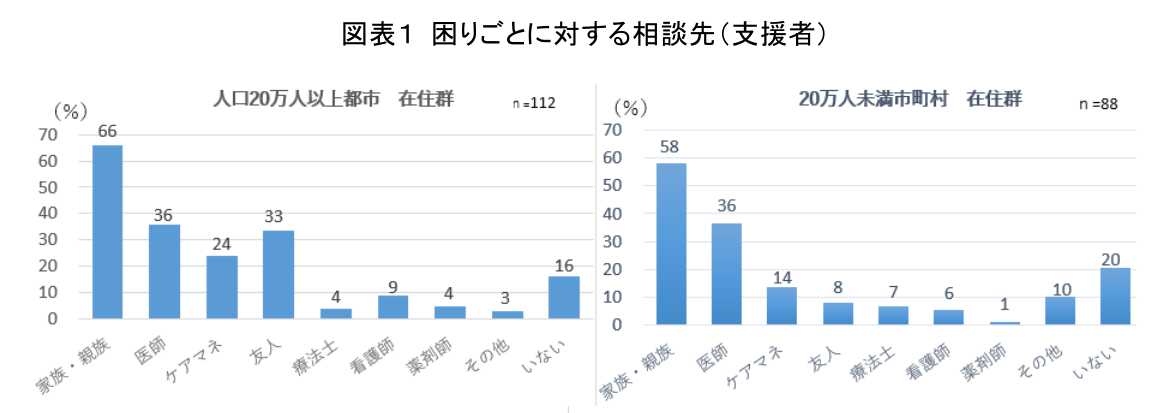
まず、患者・家族の日常生活における困りごとに関する支援者について、回答者を人口20万人以上の都市在住群(以下、都市在住群)と人口20万人未満の市町村在住群(以下、市町村在住群)に分けて比較したところ、いずれも「家族・親族」が最多で、次に「医師」が4割弱を占めた。一方、相談支援者がいないとした割合は、市町村在住群がやや高く2割であった(図表1)(注2)。
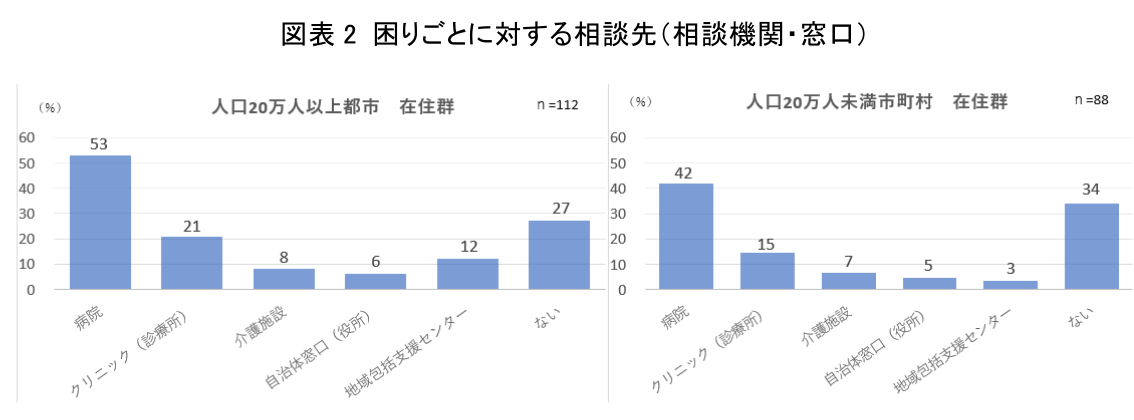
次に患者・家族の相談先となる支援機関について比較すると、市町村在住群では、「病院」(42%)及び「診療所」(14%)の割合が都市在住群より低かった(図表2)(注3)。
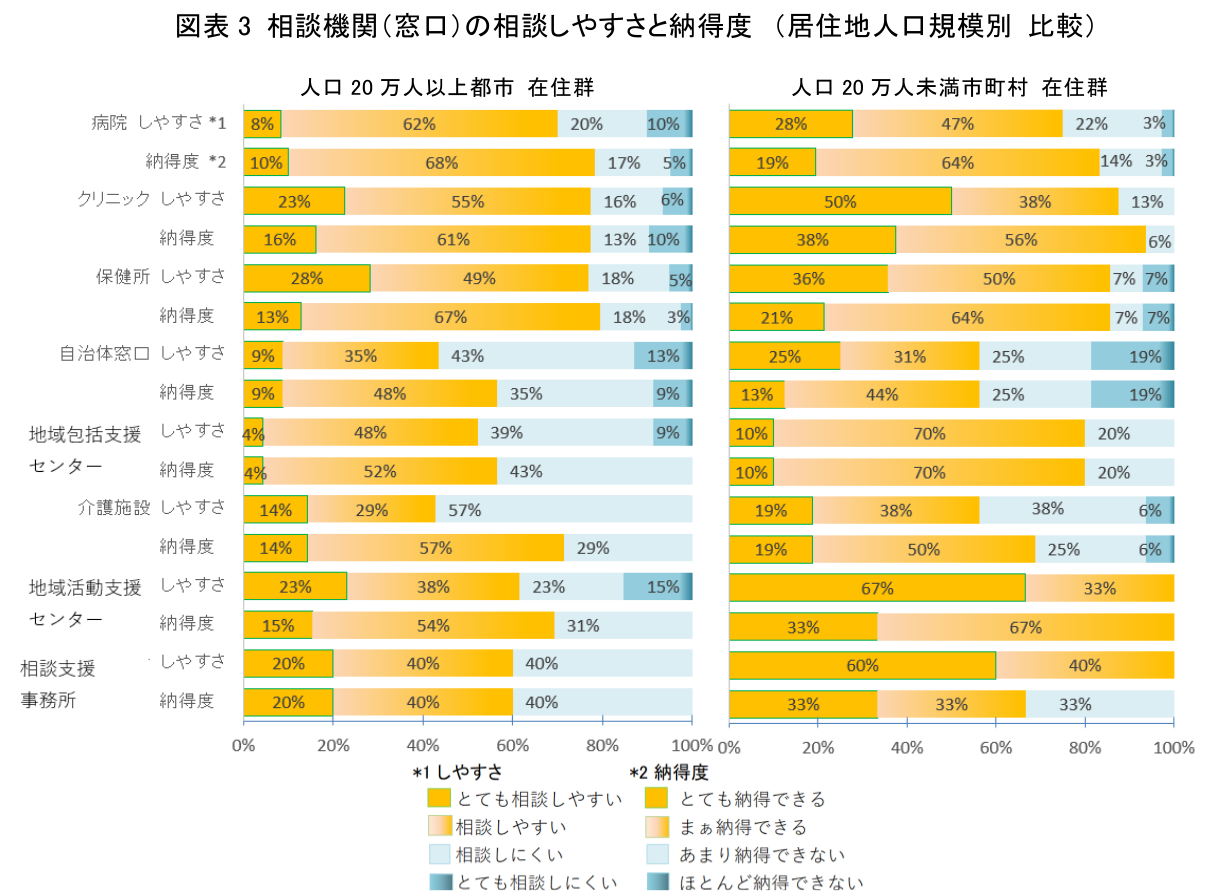
相談機関の利用しやすさ・納得度についてみると、市町村在住群では、クリニックを「とても相談しやすい」と回答した人が50%、相談結果について「とても納得できる」と回答した人が38%を占め、いずれも都市在住群より高かった(図表3)(注4)。このことから、特に小規模都市におけるクリニックの役割の重要性、住民からの信頼の高さがうかがえる。
2.クリニック(診療所)とともに専門医療へのアクセスを確認
小規模都市では、相談先に病院やクリニックがあげられる割合が相対的に低く、医療資源へのアクセスの地域格差がうかがえるが、一方で、クリニック(診療所)に対する信頼も高かった。クリニックやかかりつけ医(注5)の役割は、患者に寄り添った診療を行い、病状によっては適切に対応できる医療機関を紹介することであり、その重要性は医療の機能分化、在宅医療の推進の観点から高まっている。病状によっては、かかりつけ医と地域内の医療機関連携だけでは十分に対応できないケースもあるため、クリニック(診療所)やかかりつけ医は、必要に応じてより専門的な検査、診療を行う医療機関につなげる支援も担っている。このため、患者やその家族にとって、日頃からクリニック(診療所)やかかりつけ医と共に、専門医療へのアクセスルートを確認しておくことは、将来への備えとして大切な行動だといえる。特に死亡率が高く患者数も多い脳卒中やがんは、高度な専門医療へのアクセスが必要となるケースも多い(注6)。
ではなぜ、専門医療へのアクセスルートを確認しておくことが望ましいのか。それは地域によっては存在しない専門医療があって、必ずしもそのサービスを直ちに受けられるとは限らないからだ。本来はどこに住んでいても最良の治療を受けられる環境が理想であり、その情報が必要に応じて患者・家族に行き届くことが望ましい。その意味でも、健康・生活全般を支援する医療機関・かかりつけ医の存在は欠かせないのである。
3.求められる医療の緊急性と高度専門性、地域外連携の確認も
そこで、脳卒中を事例として、治療に求められる緊急性と専門性について考えてみる。緊急性と専門性を検討するのは、発症初期の対応として高度な専門医療の介入の有無が、その後の治療や生活の質に大きな影響を与えることになるからだ。特に緊急性については、発症から一定時間内に治療が実施されなければ手遅れとなる可能性もあるため重要である(注7)。
脳卒中の種類は、脳血管が破れる脳出血と脳血管が詰まる脳梗塞の二つに大きく分けられる。このうち、血栓等で脳血管が詰まる脳梗塞の場合は、一刻も早い血流再開が望まれる。血流が滞り十分な酸素等が行き届かなくなると脳細胞は死滅していき、その細胞が司る身体機能に障害が現れるからだ。血栓を除き、血流を再開させることにより、脳細胞のダメージを極小化し、後遺障害がないようにすることも可能になる。問題は、この血流を再開させる治療は限られた医療機関でしか提供できず、そのような医療機関が居住地域にあるとは限らないことだ。
そこで日本脳卒中学会では、治療が遅れる事態をなくすために、専門医療機関の認定を通じて日本中のすべての地域をカバーする体制づくりを推進している。具体的には、包括脳卒中センターを頂点とした連携体制構想を描き、その整備を図っている。専門医療機関は、常時、血栓溶解療法を行う「一次脳卒中センター」、そのうち常時、血栓回収療法も行う「一次脳卒中センターコア施設」、さらに高度な神経外科治療、血管内治療が可能な「包括的脳卒中センター」に分類され、遠隔診療・支援の新たな技術も装備しつつ、連携してそれぞれの機能が発揮される(図表4)。
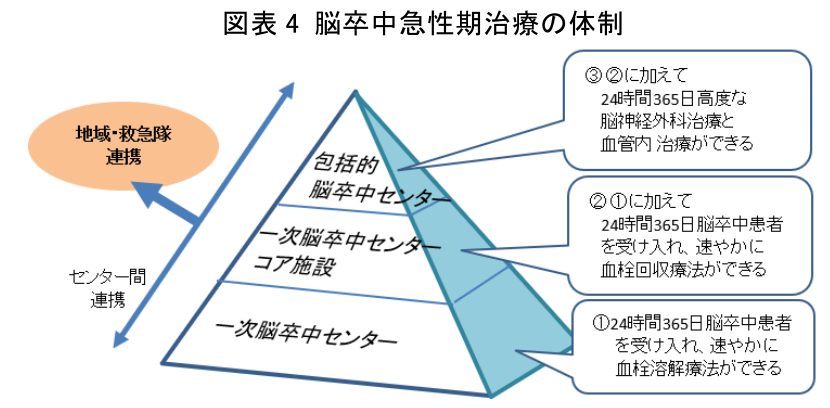
必要な医療スタッフや設備の問題もあり、包括脳卒中センターが市町村すべてに設置されるのは現実的ではないが、必要に応じ高度専門医療を受けられるよう、地域連携によって整備が進められている。
脳卒中は、罹患した人の再発率が高いのも特徴だ。再発率は発症後1年で10%、5年で50%と高い。こうしたことから、急性期の脳卒中治療体制は、後遺症障害を少しでも残さないようにするために大切なインフラであり、患者や家族にとって、自分が住む地域の専門医療体制がどのようになっているかを日頃から確認しておくことが大事である(注8)。
4.慢性疾患と付き合いながらQOLの維持・向上を
元気にQOLの高い生活を送るためには、病気にかからないに越したことはない。しかし、高齢になると何らかの病気を抱える可能性が高くなる。何らかの病気を抱えても、それと適切に付き合っていくことも重要だ。そのためにも、専門医療や介護・福祉の支援サービスに自らがつながる方法を把握し、上手く組み合わせて活用していくことが重要になる。実際、より良い選択ができるように地域医療や福祉サービスの実情に理解を深めることが大切である。たとえ医療資源が相対的に豊富ではない地域に住んでいたとしても、自ら情報を収集したり、周囲と情報を交換しておくことは、自らを守ることにもつながる。
一方で、2020年10月閣議決定された「循環器病対策推進計画」に基づき都道府県の策定する推進計画が実行されることで環境も整備されていく。必要な情報が一層得られやすく、各種の支援・サービスの連携が円滑になるような体制整備を、行政や医療機関に期待したい。
- 「脳卒中と循環器病克服 第二次5カ年計画」日本脳卒中学会 日本循環器学会(2021.3)
https://www.jsts.gr.jp/img/20210226_5kanenn.pdf
- 「循環器病対策推進基本計画」厚生労働省(2020.10)
https://www.mhlw.go.jp/content/000688359.pdf
【関連レポート】
後藤 博
本資料は情報提供を目的として作成されたものであり、投資勧誘を目的としたものではありません。作成時点で、第一生命経済研究所が信ずるに足ると判断した情報に基づき作成していますが、その正確性、完全性に対する責任は負いません。