- HOME
- レポート一覧
- 第一生命経済研レポート
- ここが知りたい『不妊治療への保険適用の持つ意味』
不妊治療の健康保険適用は菅首相が就任当初から推進してきた政策である。2020年12月に全世代型社会保障推進会議が発表した「全世代型社会保障改革の方針」(以下「改革の方針」)において、少子化対策の一項目として不妊治療への健康保険適用(2022年4月以降の予定)が記載され、具体的な形となった。
不妊に関する治療に関しては、これまでも原因となる疾病が明確なものに対しては、その治療に関し健康保険が適用されてきた。しかし原因不明の不妊に対しては、保険給付はなく助成金としての対応に終わっていた。これが健康保険の対象となることで何が変わるのだろうか。
本稿では、まず現状で不妊に対しどのような支援が行われているかを見た後で、今後の保険適用までの予定について解説する。その上で、保険適用の持つ意味について考察する。
従来は「原因に対する治療」のみ保険適用
不妊治療に関する現在の経済的支援状況は資料1の通りである。不妊治療であっても、カップルのどちらか(あるいは両方)に原因があり、その原因に対して行う治療に関しては、元から健康保険の対象であった。

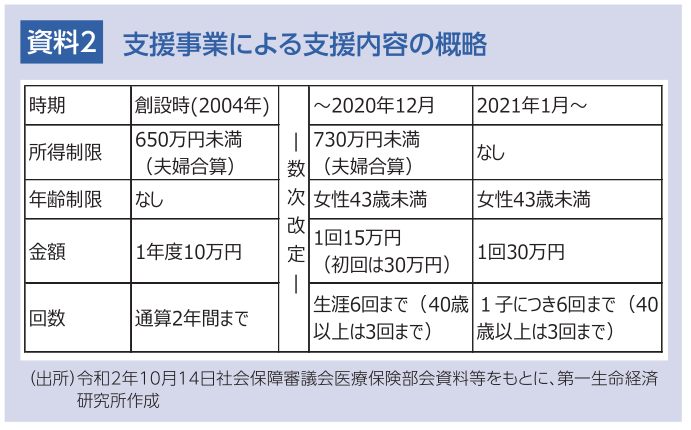
2004年度に、不妊治療の経済的負担の軽減を図るため、高額な医療費がかかる配偶者間の不妊治療に要する費用の一部を助成する目的で、「不妊に悩む方への特定治療支援事業」(以下「支援事業」)が創設された。対象は体外受精や顕微授精(体外受精のうち注射針等で精子を注入するなど人工的に受精させるもの)で、関連して男性に治療が必要な場合はそれにも助成がある。実施主体は都道府県、指定都市および中核市、費用は国と都道府県等とが半分ずつ負担する。
現行制度における支援内容についてみると、2020年末までは条件を満たせば体外受精1回につき15万円(初回は30万円)で生涯通算6回(女性40歳以上は3回)まで受けられるようになっている(資料2)。さらに一部自治体では独自予算により条件緩和などの上乗せ給付を行っている。
しかし後に述べるように、体外受精は1回につき平均50万円程度の金額がかかり、かつ繰り返し行うことも多い。そのため、金銭的な問題から不妊治療をあきらめるケースも多いとされる。
保険給付対象は現行の助成対象範囲か
このような状況で、今回「改革の方針」で健康保険適用が打ち出された。2022年4月から適用の予定だが、具体的な適用範囲については今後検討されることとなっている。
検討スケジュール(工程表)では治療手法などのガイドラインが2021年夏ごろまとめられ、2022年4月から保険適用となる予定である。ガイドライン策定まで時間がかかるのは、不妊治療の現状につき実態調査をしているためである。
これまで不妊治療は現在保険適用になっている「原因に対する治療」を除き、自由診療で行われてきた。このため手法や費用もさまざまで、凍結胚の体外受精に限っても、一回の費用は5.3~173万円(平均51万円)(注1)と広く分布する。現状どんな治療がいくらで行われているのか、実態把握の後に保険適用範囲等を考えることとなる。
保険適用までの不妊治療には、支援事業からの助成金の拡充で対応する。所得制限を撤廃し、助成金額を一律30万円に増額、回数を生涯6回までから子ども1子あたり6回までに拡充する。ただし年齢制限は現状並みとする(資料2参照)。
この助成金拡充は「改革の方針」に「(注:健康保険)対象拡充を前提に」したものと記されている。今後の議論にもよるが、拡充された助成範囲は、保険適用範囲の有力候補と思われる。
(注1) 小林廉毅・前田恵理「全国115 実施主体における『不妊に悩む方への特定治療支援事業』実施状況の調査」平成30年度厚生労働科学研究費補助金(成育疾患克服等次世代育成基盤研究事業)「『不妊に悩む方への特定治療支援事業』のあり方に関する医療政策的研究」 研究代表者 前田恵理 分担研究報告書(厚生労働科学研究成果データベース閲覧システム)https://mhlw-grants.niph.go.jp/niph/search/NIDD00.do?resrchNum=201807010A による。
保険適用で不妊治療の標準化が進む
「原因に対する治療」でない不妊治療の一部が保険適用となることで生じる一番大きい変化は、不妊治療に悩む人々の経済的負担が軽減されることだけでなく、「不妊治療が標準化される」ことと思われる。
公的健康保険から不妊治療に支出する、ということは、その治療法が有効なものだと公的に認めたことになる。言い換えるとその治療法は、それを適用する範囲や適用の順位、さらに対価=保険点数を含めて、標準的なものとなる。
先に述べた通り現在の不妊治療(「原因の治療」以外)は自由診療のため、適用する手法もかかる経費もばらばらで基準がなかった。これが保険適用により標準化されることで、経費や期間についてある程度の見積もりが可能になる。
日本は妊娠のしやすさ(妊孕性)に関する知識は先進国の中で最低との調査もある(注2)。保険適用による標準化は妊娠に関する知識普及や不妊治療への更なる理解を進めると期待される。
一方で、自由診療の下で患者に合わせた多様な治療や新しい技術を取り入れた治療が行われてきたのも事実である。不妊治療の一部が高額な自由診療のままとなると、患者はそれを避け保険診療に向かうと思われ、新たな治療法の開発にはマイナスともなり得る。
検討段階でもこの点は問題視されており、保険適用開始に向けて、保険外の不妊治療と保険の併用に関する仕組みをどう制度化していくかについても、検討されることとなっている。
このほか不妊治療の質や安全性をどう確保するか、全国的なアクセスをどう確保するかなどの問題が検討段階で指摘されており、保険適用までに検討が進むものと考えられる。
(注2) Laura Bunting他 “Fertility knowledge and beliefs about fertility treatment: findings from the International Fertility Decision-making Study” Human Reproduction, Vol.28, No.2 pp. 385–397, 2013
保険適用だけでは問題は解決しない
「原因に対する治療」ではない不妊治療が保険適用される方向となったことは、少子化対策としても好ましい。しかし保険適用だけでは少子化問題としての不妊治療の問題は解決しない。
対外受精等の不妊治療は女性に大きな肉体的負担をかけるため、精神面も含めたケアが必要である。また、女性の就労・子育てに対する支援も必要である。「改革の方針」にも、不妊治療と仕事の両立に関する社会的機運の醸成や職場環境整備の推進が記されている。
さらに「改革の方針」には、子を持つことへの不妊以外の障害への対応として、妊娠後胎児が育たず出産に至らない不育症の検査などへの新たな支援も記されている。里親制度・特別養子縁組等の諸制度の周知啓発なども併記されている。
不妊治療の普及には保険適用以外の手当ても必要であり、また子どもを増やす対策は不妊治療だけではない。カップルの多様な事情に合わせた多様な対策が進められることを望みたい。
重原 正明
本資料は情報提供を目的として作成されたものであり、投資勧誘を目的としたものではありません。作成時点で、第一生命経済研究所が信ずるに足ると判断した情報に基づき作成していますが、その正確性、完全性に対する責任は負いません。見通しは予告なく変更されることがあります。また、記載された内容は、第一生命保険ないしはその関連会社の投資方針と常に整合的であるとは限りません。




