- HOME
- レポート一覧
- ビジネス環境レポート
- 国民医療費は過去最高の48兆円超に
- Illuminating Tomorrow
-
2025.11.06
その他
年金・保険
健康・医療・介護
高齢化
社会保障制度
医療保険制度
高市政権
国民医療費は過去最高の48兆円超に
~医療費の地域差是正の鍵「病床数の適正化」で約2兆円削減も~
谷口 智明
- 目次
1. 国民医療費とは
2025年10月、厚生労働省より「2023年度国民医療費」が公表された。国民医療費とは、医療機関等における保険診療の対象となり得る傷病の治療に要した費用を推計したものだ。すなわち、私たちが病気やけがを治療するために受けた医療サービスに対して支払われた医療費の総額ともいえる。医科・歯科診療費、薬局調剤医療費、入院時の食事・生活医療費、訪問看護医療費等が含まれる。一方で、傷病治療を目的としない正常な妊娠・分娩、健康診断、予防接種等に要する費用は含まれない。
本レポートでは、国民医療費の最新データを踏まえ、給付と負担の両面から現状を概観したうえで、都道府県別にみた一人当たり医療費の地域差を分析する。さらに、2025年10月20日に結ばれた「自由民主党・日本維新の会連立政権合意書」の社会保障政策に鑑み、医療提供の観点から今後の政策対応の方向性について考察する。
2. 国民医療費の動向~過去最高の48兆円、診療報酬1%アップで約4,800億円負担増
(1)給付面(支出)からみた国民医療費
2023年度の国民医療費は48兆915億円(前年度比+3.0%)と過去最高を更新し、国内総生産(GDP)に対する比率は約8.1%となっている(資料1)。2000年度以降、平均すると毎年約7,800億円、年率約2%のペースで増加しており、2040年度には約80兆円(対GDP比約10%)に達するとの推計もある(注1)。なお、政権与党となった日本維新の会は、国民医療費を年間4兆円以上削減し、現役世代の社会保険料を1人あたり年間6万円引き下げることを公約として掲げている。
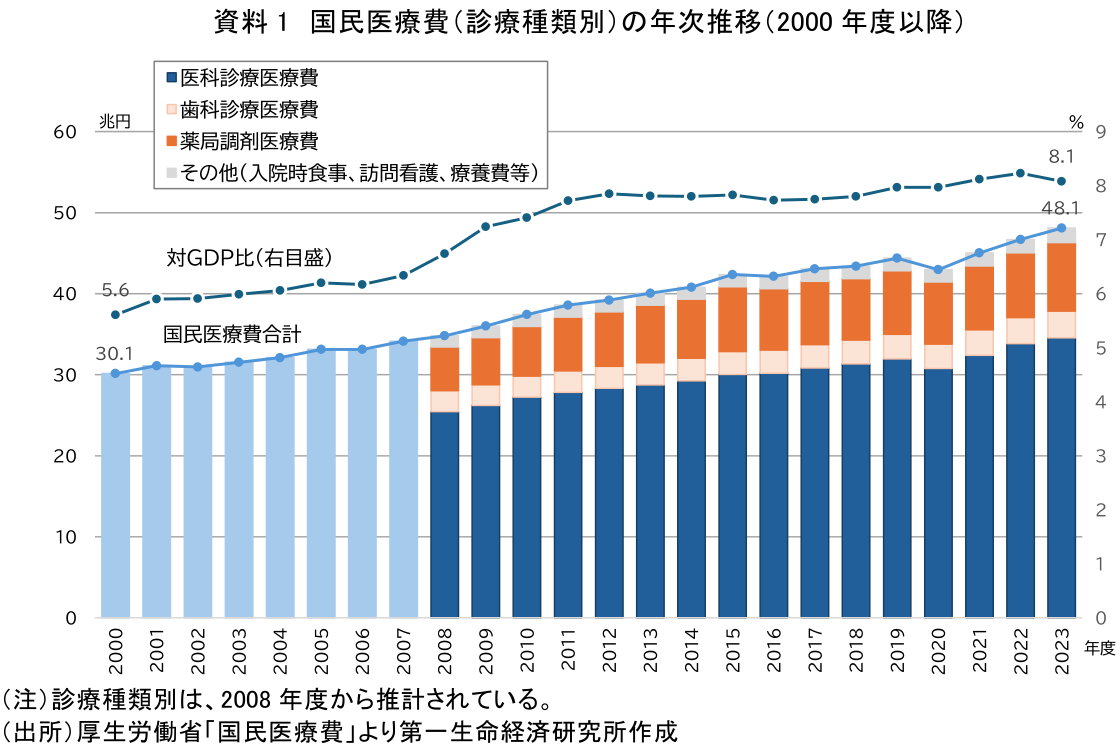
どのような医療サービスに支出されたのかを示す診療種類別にみると、最も大きいのは医科診療医療費(入院・入院外)の34兆5,498億円(構成割合71.8%、前年度比+2.1%)である。次いで、薬局調剤医療費が8兆4,563億円(同17.6%、同+5.8%)と高い伸びを示した点が注目される。また、その他に含まれている訪問看護医療費が5,727億円(同1.2%、同+23.6%)と急増しており、高齢化の進展と在宅医療の需要拡大を反映したものと考えられる。
年齢階級別にみると、65歳以上は28兆8,806億円で全体の約6割、75歳以上(後期高齢者)は19兆1,503億円で同4割を占める。人口一人当たりでは38.67万円(前年度比+1.3万円、+3.5%)と過去最高を更新した。65歳未満は21.8万円、65歳以上は79.72万円であり、その差は約3.7倍に及ぶ。さらに75歳以上では95.38万円となり、約4.4倍に拡大している。高齢化に伴い医療費が増加していく姿が明確に示されている。
(2)負担面(財源)からみた国民医療費
国民医療費の財源は、主に被保険者と事業主が納める社会保険料、国と地方公共団体からの公費(税・国債)、患者が窓口で支払う自己負担(患者負担)の3本柱で賄われており、2023年度は社会保険料24兆1,383億円(構成割合50.2%)、公費18兆331億円(同37.5%)、患者負担等5兆9,201億円(同12.3%)である(資料2)。すなわち、使われた医療費の約5割を社会保険料、約4割を公費、約1割を患者が負担する構図だ。財源に打ち出の小槌はなく、給付の裏には必ずこれらの負担が伴う。
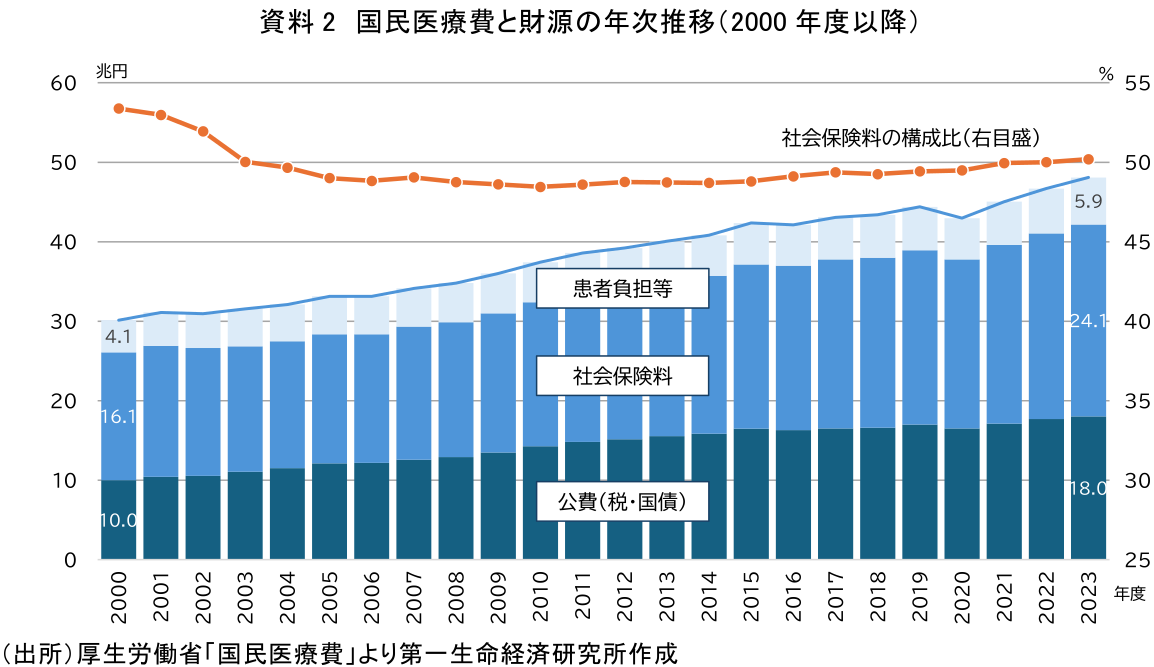
前述の通り、国民医療費は今後も増勢が続くと見込まれる。その増加要因として、高齢化の進展に加え、新たな医療技術や新薬の登場といった医療の高度化が挙げられる。さらに、ここ数十年経験してこなかった物価上昇(医療資材や人件費増)も上昇圧力となろう(注2)。
現在、厚生労働省の審議会では、2026年度診療報酬改定(原則2年に1回)に向けた議論が進んでいる。近年の物価や賃金の上昇等を踏まえ、診療報酬を引き上げた場合の影響について、直近の国民医療費を前提に単純計算すると、平均1%引き上げるたびに医療費は約4,800億円増加する。そのうち約5割は社会保険料で賄われるため、社会保険料は約2,400億円増えると試算される。政府与党が目指す現役世代の社会保険料引き下げとは逆行することになる。したがって、物価や賃金上昇に対応しつつ、限られた財源のもとで、持続可能な医療を提供するためには、物価上昇を上回る賃金引き上げによる負担能力の向上は勿論、次章で述べる医療提供体制の効率化や医療費の負担構造の見直し等を同時に進めていかなければならない。
3. 国民医療費の地域差~都道府県の格差解消で約2兆円削減の可能性
次に、都道府県別(患者住所地ベース)にみた一人当たり国民医療費を確認する。資料3は、都道府県別の人口一人当たり国民医療費を主な診療種類別に積み上げたものである。
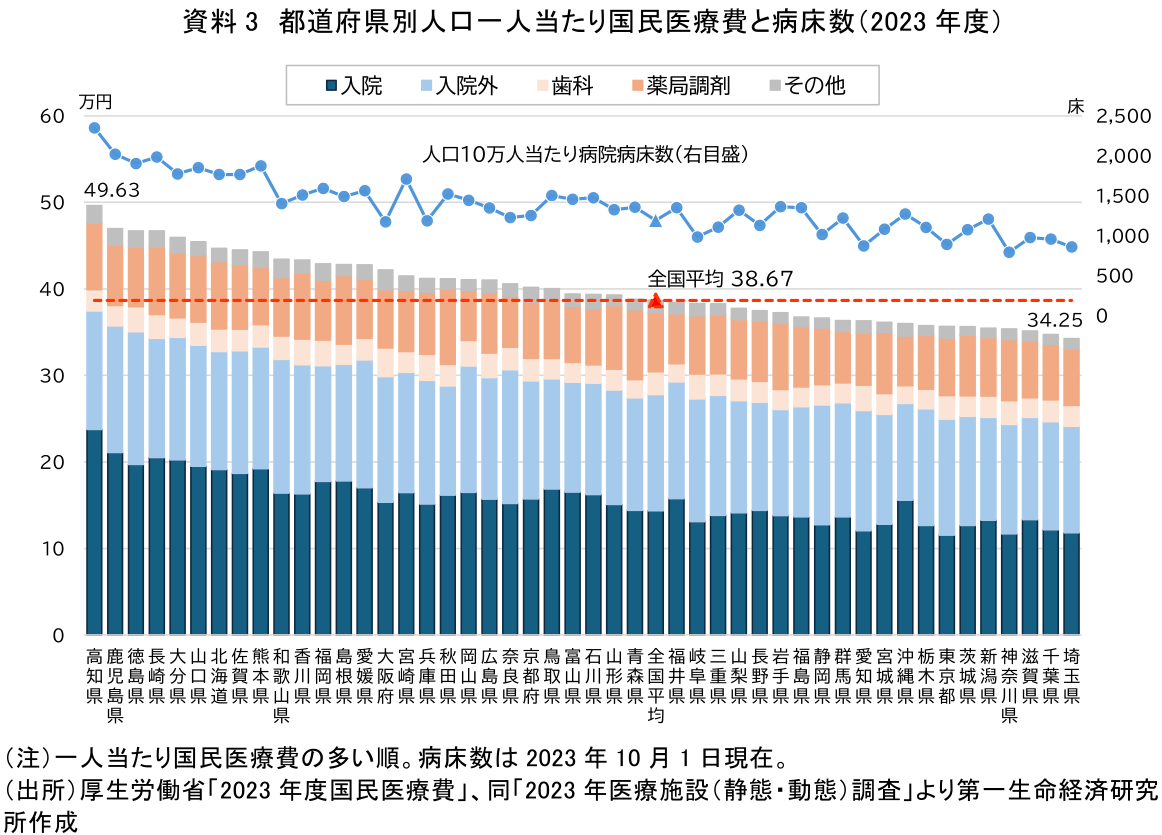
全国平均(38.67万円)に対して、最も高いのは高知県(49.63万円)、最も低いのは埼玉県(34.25万円)で、その差は約15.4万円に上る。かねてより、比較的西日本で高く、東日本で低いといった「西高東低」の傾向が確認できる。仮に、1人当たり医療費が全国平均を上回る都道府県で、その水準を全国平均並みに抑えることができれば、約2兆円の医療費削減が期待できる。こうした地域差の要因としては、人口の年齢構成、病床数等の医療提供体制、健康増進活動の状況・健康に対する意識、受診行動、住民の生活習慣、医療機関側の診療パターンなどが指摘されている。
そこで、資料3の都道府県別データを用い、粗めの分析ではあるが、それぞれの相関を分析する。特に、従来から医療費の地域差は病床数と強い相関があるといわれている(注3、資料4)。
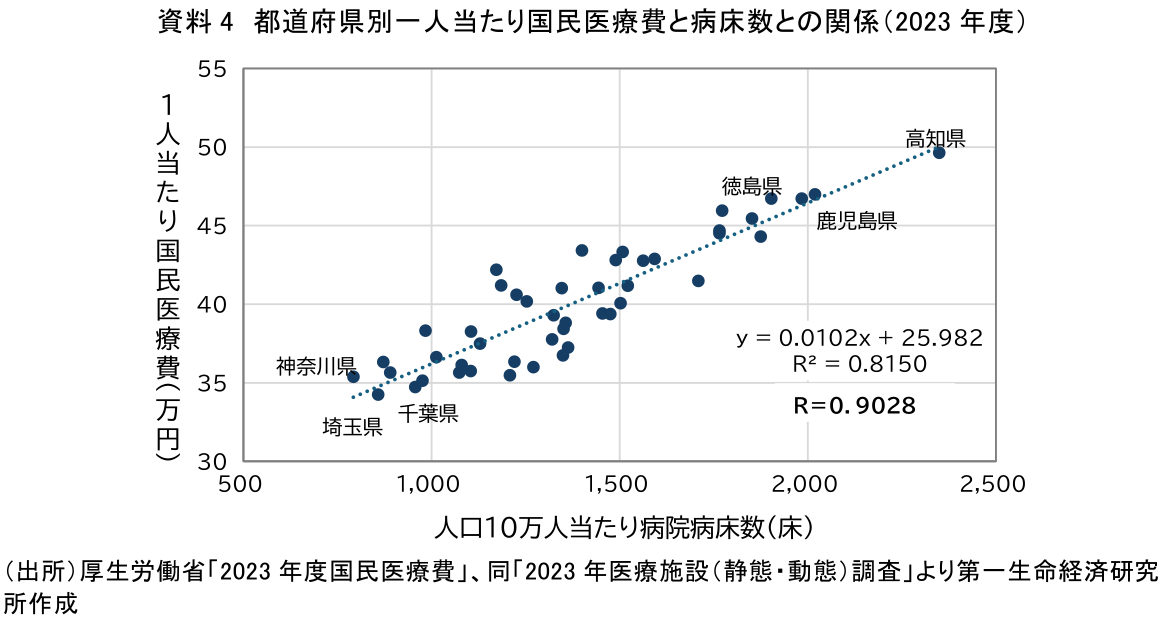
回帰分析の結果、都道府県別の一人当たり国民医療費は、一人当たり入院医療費と高い相関(相関係数R=0.9492)があった。また一人当たり入院医療費は、人口10万人当たり病院病床数とさらに強い相関(相関係数R=0.9611)がみられた。結果として、一人当たり国民医療費と人口10万人当たり病院病床数との相関(相関係数R=0.9028)も高いことが確認できた。
一方で、本データは都道府県の年齢構成の違いを調整していないため、高齢化の状況(都道府県別高齢化率)との相関も確認した。その結果、一人当たり国民医療費と高齢化率との相関は中程度(相関係数R=0.5716)であり、地域差の要因として地域住民の高齢化も影響するものの、それ以上に病床供給構造の違いが大きく影響していることが示唆された。すなわち、病床数の多い地域では平均在院日数が長くなる傾向にあり、結果として医療費が高止まりしやすい構造がうかがえる。
4. 今後の政策対応の方向性
世界に誇る国民皆保険制度を次世代に継承するためには、現状維持という選択肢はもはや存在しない。膨張する国民医療費の抑制に向け、病床数の適正化をはじめとした医療提供体制の再構築等が急務である。とりわけ、各地域の医療需要と病床機能の実態に即した適正配置を進めることが重要だ。
政府の「経済財政運営と改革の基本方針2025(骨太方針2025)」では、現在検討中の2040年に向けた新たな地域医療構想(注4)の開始(2027年度~)までに病床を削減する方針が明記された。これは、「自由民主党・日本維新の会連立政権合意書」で触れられた「医療法に関する三党合意書」における病院病床11万床の削減(注5)を示すものと考えられる。中長期的には、新たな地域医療構想のもと、医療需要の変化を見据えた病床数の適正化、病床の機能分化・連携(注6)を進めるとともに、在宅医療や介護への円滑な移行等を促進する必要がある。また、医療費の適正化に向けて、OTC類似薬(市販薬と同じ成分や効果を持つ処方薬)を含む薬剤の保険給付範囲のあり方を見直すことも重要な政策課題だ。
併せて、電子カルテの標準化(注7)や「全国医療情報プラットフォーム」(注8)の整備により医療DXを加速させ、地域の医療機関間でデータ共有を進めることで、重複検査や過剰入院の抑制等を通じ、医療の標準化・効率化を図ることが求められる。さらに、健診や医療・介護データを統合的に活用することで、健康寿命の延伸に向けて、国民一人ひとりに最適化された医療・介護及び予防・健康サービスを提供できる体制を構築することが望ましい。
以上述べてきたように、政府は医療費の適正化に向けて、地域特性に即した医療資源の最適配置とEBPM(エビデンスに基づく政策立案)に基づく医療政策を一体的に推進することが求められる。
【注釈】
-
内閣官房・内閣府・財務省・厚生労働省「2040年を見据えた社会保障の将来見通し(議論の素材)」(平成30年5月21日)に対応した国民医療費の将来見通し。
-
2025年10月24日、高市首相の所信表明演説では、赤字に苦しむ医療機関や介護施設への対応に向け、「診療報酬・介護報酬については、賃上げ・物価高を適切に反映させていきますが、報酬改定の時期を待たず、経営の改善及び従業者の処遇改善につながる補助金を措置して、効果を前倒しします」との考えが示された。
-
厚生労働省「平成17年版厚生労働白書」P167「地域差を生み出す要因」参照。
-
厚生労働省「地域医療構想及び医療計画等に関する検討会」によると、新たな地域医療構想について、2025年度に国でガイドラインを検討・策定し、都道府県において、まず2026年度に地域の医療提供体制全体の方向性、将来の病床数の必要量の推計等を検討・策定した上で、それを踏まえ、2027~28年度に医療機関機能に着目した地域の医療機関の機能分化・連携の協議等を行うとの方向性で検討が進んでいる。
-
2025年6月6日に結ばれた「自由民主党、公明党、日本維新の会合意」に基づき、人口減少等で不要と推定される約11万床の病床を削減し、約1兆円の医療費削減効果を見込む。なお、削減し得る病床数の内訳(厚生労働省調べ)として、一般病床と療養病床で必要病床数を超える約5万6千床と、精神病床で基準病床数を超える約5万3千床としている。
-
中長期的な人口構造や地域の医療ニーズの変化を見据え、良質で適切な医療を効率的に提供できる体制を確保するため、医療機関の病床を機能ごとに分け、相互に連携して、患者の容態に応じた良質な医療を受けられる体制を整えること。前述の新たな地域医療構想に向けては、病床機能として「高度急性期機能」「急性期機能」「包括期機能」「慢性期機能」の4つの案が示されている。
-
医療機関ごとに異なる電子カルテシステムのデータ形式や内容を統一し、医療機関間での情報交換を円滑にするための取組。「デジタル社会の実現に向けた重点計画」(2025年6月13日閣議決定)によると、2026年度以降に本格実施を目指し、遅くとも2030年にはおおむね全ての医療機関において電子カルテの導入を目指すとしている。
-
オンライン資格確認等システム(マイナンバーカードのICチップ等により、オンラインで資格情報の確認ができる仕組み)のネットワークを拡充し、レセプト・特定健診情報に加え、予防接種の情報、電子処方箋情報、電子カルテ等の医療情報(介護含む)について、必要なときに必要な情報を共有・交換できる全国的なプラットフォームのこと。現在、医療機関、介護施設、自治体等でバラバラに保存・管理されている患者の医療関連情報を、一つに集約して閲覧共有・管理し、全国的にリアルタイムで共有できる状態を目指すもの。
【参考文献】
-
厚生労働省(2025)「令和5(2023)年度国民医療費の概況」
-
厚生労働省保険局調査課(2025)「令和5年度(2023年度)医療費(電算処理分)の地域差分析」
-
厚生労働省(2025)「第5回地域医療構想及び医療計画等に関する検討会 資料1新たな地域医療構想策定ガイドラインについて(構想の策定・取組の進め方、病床等の医療需要の見込み)」
-
谷口智明(2024)「【1分解説】地域医療構想とは?」
谷口 智明
本資料は情報提供を目的として作成されたものであり、投資勧誘を目的としたものではありません。作成時点で、第一生命経済研究所が信ずるに足ると判断した情報に基づき作成していますが、その正確性、完全性に対する責任は負いません。


- 谷口 智明
たにぐち ともあき
-
政策調査部 フェロー
専⾨分野: 社会保障、資産形成・運用
執筆者の最近のレポート
-
なぜ受診は遅れるのか? ~世帯収入別にみた「受診の壁」と将来の家計リスク~
社会保障・保険・年金
谷口 智明
-
NISAの地域差はなぜ生まれるのか(分析編) ~金融知識だけでは説明できない、人口構造・資産の保有構造・行動特性~
NISA・iDeCo
谷口 智明
-
【1分解説】TACOトレードとは?
運用戦略・運用商品
谷口 智明
-
NISAの地域差はなぜ生まれるのか(実態編) ~都道府県別・年齢層別のNISA口座開設率からみた実態~
NISA・iDeCo
谷口 智明
-
在職老齢年金制度と「年金の壁」65万円への引き上げ ~「エイジレス社会」に向けて広がるシニアの就労・年金・資産の選択肢~
社会保障・保険・年金
谷口 智明