- HOME
- レポート一覧
- ビジネス環境レポート
- 先進医療実施状況と2024年の保険適用
- Illuminating Tomorrow
-
2024.10.11
年金・保険
ライフデザイン
家族
健康・医療・介護
医療保険制度
先進医療実施状況と2024年の保険適用
~不妊治療補助技術の追加で件数・金額とも大幅増~
重原 正明
- 要旨
-
-
先進医療の2022年7月~2023年6月の実施実績は、前年に比べて件数・金額とも大幅に増加した。増加の主な要因は、不妊治療の保険適用に伴って先進医療に加わった、タイムラプス等の不妊治療補助技術である。
-
2024年の診療報酬改定で保険適用となった先進医療技術は、陽子線・重粒子線治療の一部と、そのほか3つの技術である。一方で2024年4月に保険適用しないと判定された先進医療技術は3つである。
-
不妊治療関係の先進医療技術の多くは実績が順調に積みあがっており、早期に保険適用とする・しないの判断が下されることも想定される。ただし、例えば白内障用多焦点眼内レンズのように、先進医療として広く行われながら保険適用とならず選定療養となった技術もある。保険適用の3要件を満たすかどうかについては専門家の判断を待つ必要がある。
-
また、着床前検査については2023年6月の時点では先進医療認定から間がないため5例の実施に留まる。十分な実績が積みあがるまでには時間がかかることもあり得るだろう。
-
先進医療は、保険適用の判定を行うための一種の通過地点である。その性格を理解し、正しく冷静な見方で先進医療に向き合っていくことが、患者の側では重要であろう。
-
- 目次
1.はじめに
先進医療とは、保険適用とはなっていないが、将来保険適用の可否を判断するために、特別に保険診療との併用が認められた診療の枠組みの一つである(注1)。先進医療を受けている場合、先進医療の部分については全額自費となるが、その治療に伴って発生する入院費などには公的医療保険が適用され負担が軽減される。
先進医療については、7月から翌年6月の1年を単位として、厚生労働省の「先進医療会議」でその実績(件数および医療費の金額等)が発表されている。
また2024年の中央社会保険医療協議会答申に基づく診療報酬改定に伴い、一部の先進医療技術の保険適用の可否が判断され、新規保険適用となったものもあった。
本稿では直近の先進医療の実施実績および新規保険適用(保険収載という)の状況を紹介する。特に2023年に保険適用となった不妊治療の関連技術に焦点をあてて説明する。
2.2023年の先進医療の実施件数・金額は前年に比べて増加
まず先進医療の実施実績について見る(資料1)。患者数・医療費の金額双方で、2023年(以下先進医療の実績に関しては、6月に終わる1年間を終了月の属する年で呼ぶこととする)は前年より大きく増加しているのがわかる。増減の原因については次節以下で改めて見る。
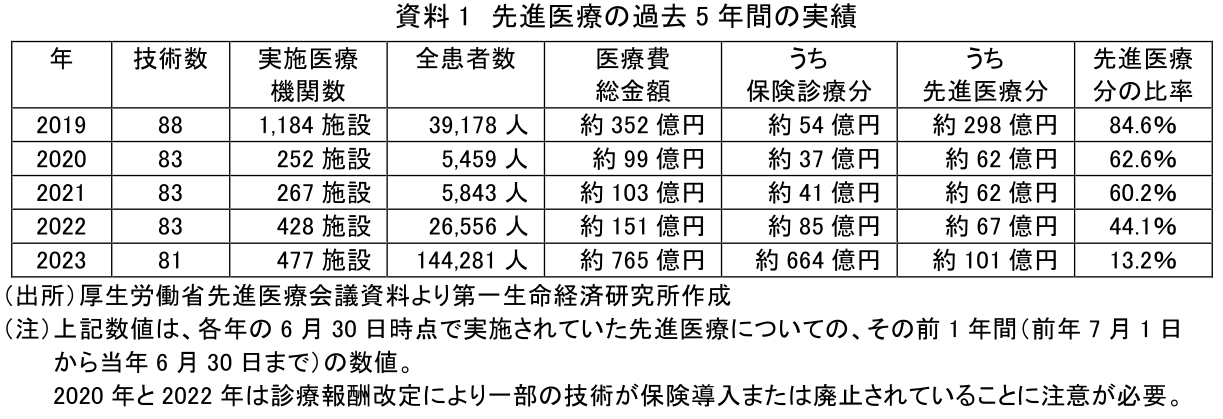
また、2023年は全患者数が前年の5.4倍になっているのに対し、医療費総金額はそれに近い5.1倍だが、先進医療分の医療費は1.5倍にしかなっていない。2023年は前年に比べて、先進医療の医療費全体に占める割合が少ない実施例が増えたことがわかる。これは後で述べる通り、先進医療の実績の中で不妊治療関係の周辺技術の占率が増えたことによる。
3.増加の主な要因は不妊治療関係の周辺技術
先進医療技術ごとの実績数値を見ると、2023年の先進医療実績増加の原因は、その前年から先進医療に加えられた不妊治療関係の周辺技術が増加したためであることがわかる(資料2)。
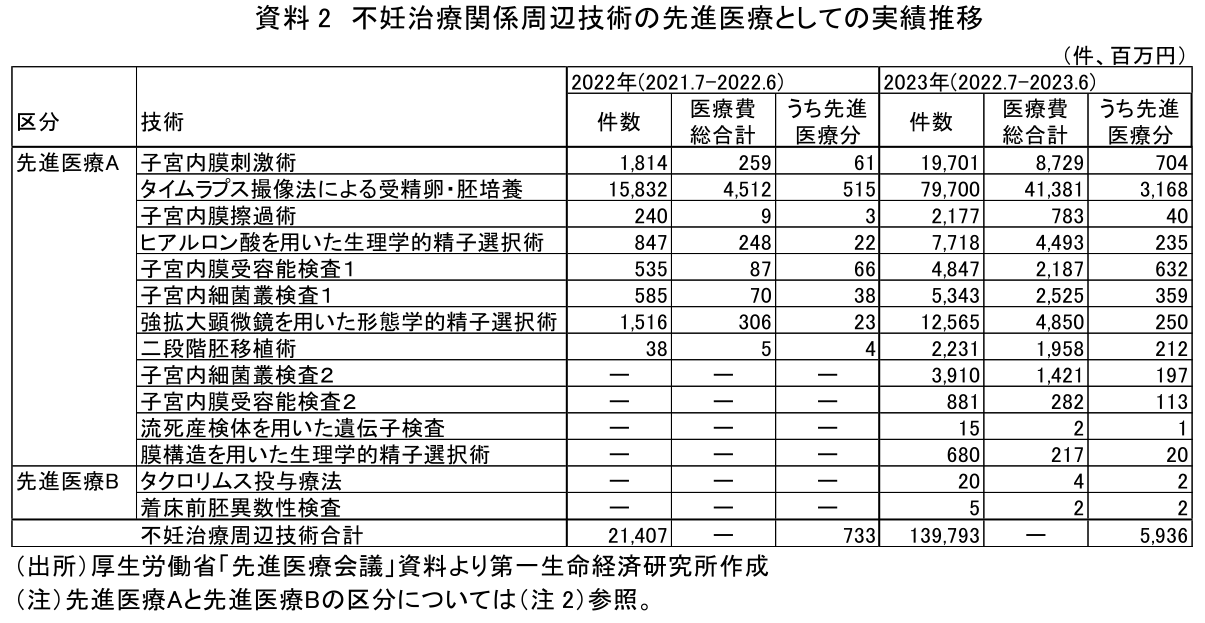
不妊治療関係の周辺技術は、不妊治療の保険適用に伴い、多くの技術が2022年4月に先進医療に認定された。2022年は4月認定後6月までの3か月分しか実績に反映されていないが、2023年はまるまる1年分が実績に寄与することとなった。さらにその間の医療機関の体制整備などもあり、2023年は件数で前年の6.5倍、先進医療金額では前年の8.1倍と50億円以上の増となった。これが他の先進医療の減少を補い、先進医療の金額の大幅増(34億円増)につながった(注3)。
特に多いのが「タイムラプス撮像法による受精卵・胚培養」である。これは培養している受精卵や胚をコマ落とし(タイムラプス)で撮影して、長時間の変化を観察する技術で、2023年は8万件近く使われている。その他資料2に挙げた個々の技術の説明は割愛するが、これらは体外受精を成功しやすくするなどの、不妊治療を補助する技術である。保険適用である不妊治療本体の医療費が大きいため、医療費全体に占める先進医療の割合は小さくなる。これは、先進医療が治療の本体である例えば陽子線治療などの他の先進医療と異なる点である。
4.先進医療からの保険適用~2024年は陽子線・重粒子線治療の一部のほか3つ~
先進医療は新しい技術を保険適用とすべきかどうかを判断するための一種の試行の仕組みである。従って各先進医療技術は、一定の実績が積みあがった後で判定が行われ、保険適用する・しないの判断が行われる。保険適用されない場合は、通常は先進医療からも外れ、自費診療となるが、後述の通り例外もある。
保険適用可否の判定は、通常は2年に1回の定時の診療報酬改定に合わせて、先進医療会議での検討結果をもとに行われ、最終的には中央社会保険医療協議会(中医協)の総会で決定される。2024年の診療報酬改定の際も一部の先進医療について判定が行われ、新たに保険適用となる技術が出た。
新たに保険適用となったのは、まずはがんに対する陽子線・重粒子線治療の一部である。陽子線・重粒子線治療については、医学的証拠(エビデンス)の積み上げに応じてがんの部位等ごとに保険適用となることが続いている。2024年は早期肺癌(Ⅰ期~ⅡA期)に係るもの(切除不能のものに限る)などについて保険適用となった。
このほか3つの先進医療が保険適用となった。腹腔鏡下手術が2つ、遺伝子診断に伴う遺伝子カウンセリングが1つである。
一方で3つの先進医療が、その有効性・効率性等が十分に示されていないということで保険適用としないことが決まった。うち2つは先進医療としては予定の試験期間を終了したことなどにより、2024年4月以前にすでに先進医療としての取り扱いを終えており、残りの1つも2024年8月1日以前に先進医療の指定を取り消されている。治療法等、詳細については割愛する。
5.不妊治療関係の先進医療の保険適用~実績は積みあがっているが、専門家の判断を待つ必要あり~
不妊治療関係の先進医療は、2024年診療報酬改定時には先進医療の扱いを継続することとなっている。保険適用となるのはいつであろうか。
資料2に示した通り、先進医療としての実績は多くの技術について着実に積みあがっている。過去にも定時の診療報酬改定を待たずに保険適用となった先進医療技術もあり、また不妊治療関係の先進医療は不妊治療本体の保険適用に伴う救済措置の面もあることから、次期診療報酬改定を待たずに保険適用可否の判定が下されることも考えられる。
ただし、実施例が多い先進医療でも、保険適用されるとは限らない。例として、白内障に対する多焦点眼内レンズがある。白内障で濁った眼のレンズ(水晶体)を人工レンズで入れ替える場合に、多焦点メガネのように焦点の異なる部分があるレンズで入れ換え、近くも遠くも見えるようにする、というのが多焦点眼内レンズである。先進医療として認められ、年間実施件数が3万件を超えていたが、2020年の診療報酬改定時に先進医療から外れ、保険適用となった一部を除き、差額ベッドと同じ選定療養(注4)となった(注5)。
先進医療の技術評価では、従来の医療技術と比べて有効であるかという「有効性」、副作用や合併症の危険性に関する「安全性」、広く実施できるかという「技術的成熟度」の3点から評価することとされている。このため、広く行われており「技術的成熟度」に問題がないとされるものでも、「有効性」や「安全性」で問題があれば技術的評価が低くなり、保険適用とならないこともある。また、金歯(注6)のように必ずしも必要ではないとみなされる治療については、上記3点に問題がなくても保険適用とならないこともある(注7)。
不妊治療関係を含む先進医療の保険適用可否に関する判断には医学的知見が必要であり、専門家の判断を待つ必要がある。
また、先進医療Bとして行われている着床前検査(先進医療名としては「着床前胚異数性検査」)については、2023年6月の時点では先進医療認定から間がないため5例の実施に留まる。十分な実績が積みあがるまでには時間がかかることもあり得るため、保険適用の判断までにはある程度の時間が必要となることも考えられる。
6.おわりに
以上、2023年6月までの先進医療の実施状況と、2024年の診療報酬改定時の先進医療の保険適用の状況について解説した。不妊治療関係の先進医療が先進医療全体の実績を押し上げているが、不妊治療本体の保険適用に伴う緊急措置的な面もあり、治療実績も積みあがっていることから、早めに保険適用可否の判定がなされることも考えられる。
先進医療は保険適用の判定を行うための一種の通過地点であり、必ずしもすばらしい治療とは限らない。ただし新しい治療の可能性を示しているものでもある。正しく冷静な見方で、先進医療に向き合っていくことが患者の側では重要であろう。
【注釈】
-
同様の枠組みとして、治験(「薬の候補」について、それを使用して、効果や安全性などを科学的な方法で調べること)などがある。このような、保険と保険外の診療が混ざった診療は混合診療と呼ばれる。自費部分がある混合診療に一部といえども保険から支出することは、貧富の差によらず同じ水準の診療が受けられるという公的医療保険の原則に反することとなるため、混合診療は原則禁止されている。
-
先進医療はAとBの2種類に分けられている。未承認医薬品の使用などを伴う技術、また実施に当たって実施環境や技術の効果等について特に重点的な観察・評価が必要とされる技術は先進医療Bに分類される。
-
2021年に対する2022年の先進医療実施機関数の増加も、不妊治療関係の周辺技術が先進医療となったことによるものと考えられる。
-
選定療養は混合診療が認められる保険外療養の枠組みの一つである。差額ベッドのほかに、一部の金歯、紹介状なしで大病院を受診する場合(救急等除く)の上乗せ料金などがある。
-
多焦点眼内レンズが先進医療から外れたことが主な原因となり、2020年は前年に比べ、先進医療実施医療機関数、全患者数、医療費総合計とも大幅に減少している。
-
前歯のブリッジ(14K使用)など一部については金歯も保険適用となる。
-
白内障多焦点眼内レンズの場合は、数%の割合で手術後不具合が生じ、入れかえとなった例も出たという安全性の面や、単焦点眼内レンズに比べ見えにくい場合があるという有効性の面での指摘が、先進医療から外れた理由として挙げられる。
【参考文献】
-
先進医療会議(2023)「令和5年6月30日時点で実施されていた先進医療の実績報告について」(2023年12月7日 先進医療会議 資料先-2-1および参考資料1~3)
-
先進医療会議(2024)「既存の先進医療に関する検討結果について」(2024年1月15日 診療報酬調査専門組織・医療技術評価分科会 資料診調組 技-2-2)
-
中央社会保険医療協議会総会(2024)「個別改定項目について」(2024年2月14日 中央社会保険医療協議会総会 資料総-1(修正後))
-
その他先進医療会議等の資料
重原 正明
本資料は情報提供を目的として作成されたものであり、投資勧誘を目的としたものではありません。作成時点で、第一生命経済研究所が信ずるに足ると判断した情報に基づき作成していますが、その正確性、完全性に対する責任は負いません。


- 重原 正明
しげはら まさあき
-
政策調査部 シニア研究員
専⾨分野: 社会保障、リスク管理・保険数理
執筆者の最近のレポート
関連テーマのレポート
-
【1分解説】介護福祉士国家試験のパート合格(合格パートの受験免除)とは?
年金・保険
須藤 智也
-
社会保障「国民会議」報告書を読み直す:高市内閣の動きを受けて 〜介護の「21世紀(2025年)日本モデル」は実現したか?〜
年金・保険
須藤 智也
-
【1分解説】訪問看護・訪問リハ・居宅介護支援等の処遇改善加算とは?
年金・保険
須藤 智也
-
介護職員数「2022年ピーク」に減少傾向:背景に「低賃金」も 〜介護報酬臨時改定が抜本的処遇改善の実行策となるか〜
年金・保険
須藤 智也
-
2024~2025年の先進医療は不妊治療関係中心に増加 ~主要周辺技術では子宮内膜刺激術が一番保険適用に近いか?~
年金・保険
重原 正明