- HOME
- レポート一覧
- ビジネス環境レポート
- 日本における自殺(自死)対策の現状と展望
- Illuminating Tomorrow
-
2025.09.02
ライフデザイン
SDGs・ESG
人生100年時代
健康・医療・介護
幸せ・well-being・QOL
人権
メンタルヘルスケア
日本における自殺(自死)対策の現状と展望
~政策・科学・共感の視点から考える自殺(自死)予防の実装戦略(前編)~
主濱 瑠純
- 要旨
-
-
本稿は、国立大学法人島根大学医学部と第一生命グループの共同研究講座で著者が取り組む自殺予防研究の一環として、日本における自殺(自死)問題を、政策・科学的根拠・社会実装の観点から俯瞰する連載前編である。本編では我が国における自殺(自死)問題の構造的背景と政策対応の変遷を追い、今後の実効性ある対策の在り方を探る。(後編:『日本における「自殺」と「自死」の用語選択~政策・科学・共感の視点から考える自殺(自死)予防の実装戦略(後編)~』)
-
自殺(自死)は複数のリスク要因が重層的に絡み合う現象であり、精神疾患のみならず、経済的困窮や社会的孤立といった構造的課題が大きく影響する。
-
我が国では2006年の自殺対策基本法を皮切りに法制度の整備が進み、2025年の改正法ではこどもの命を守る視点が明確に盛り込まれた。
-
実効性ある自殺(自死)対策の実装には、科学的根拠(エビデンス)と国民的要請の両面を調和させ、経験則のみに依拠しない施策評価と再設計が求められる。
-
今後は、当事者参画型の政策形成と、社会的に声を上げにくい人々や自死遺族を含めた包摂的支援、そして社会全体での「共感に基づく責任」が不可欠であり、支援の網羅性が重要となる。
-
- 目次
1. はじめに
近年、日本における自殺(自死)をめぐる状況は、改善と悪化の間を揺れ動いている。1998年以降、自殺者数は年間3万人を超える水準に急増し、その後も長期にわたり高止まりの状態が続いた。これを受けて、様々な政策的対応が試みられ、その後いったん減少傾向を示したが、この要因については、政策介入の効果とみる立場と自然変動や未知の要因を重視する立場とで評価が分かれている。いずれにしても、近年では年齢層によって異なる動きを示し(厚生労働省(2024))、とりわけ従来は低水準にあった若年層女性で増加が目立つ一方、50歳代など中高年層でも再上昇が確認されており、予断を許さない状況である。これに伴い、自殺予防施策の継続的な見直しと進化が求められている。
本稿は、自殺(自死)をめぐる日本の政策・法制度の変遷を振り返りつつ、現在の課題と未来に向けた対策の方向性を明らかにすることを目的とする。なお、本稿では、「自殺」と「自死」という二つの用語を併記し、自殺(自死)と表記する。公的統計や法制度、医療現場では「自殺」が一般的に用いられる一方、遺族支援や当事者活動の分野では「自死」という表現が重視されている。状況や立場に応じた使い分けが求められており、本稿では両者を含む形で記述する。なお、この用語問題については次号で詳しく論じる予定である。
2. 自殺(自死)の現状と背景要因
自殺(自死)とは、自ら命を絶つ行為であり、その背景には多様な心理社会的・生物学的要因が絡み合っている。本稿では、自殺(自死)に関するデータとその分析を通じて、複合的なリスク構造を明らかにする視点を提示する。
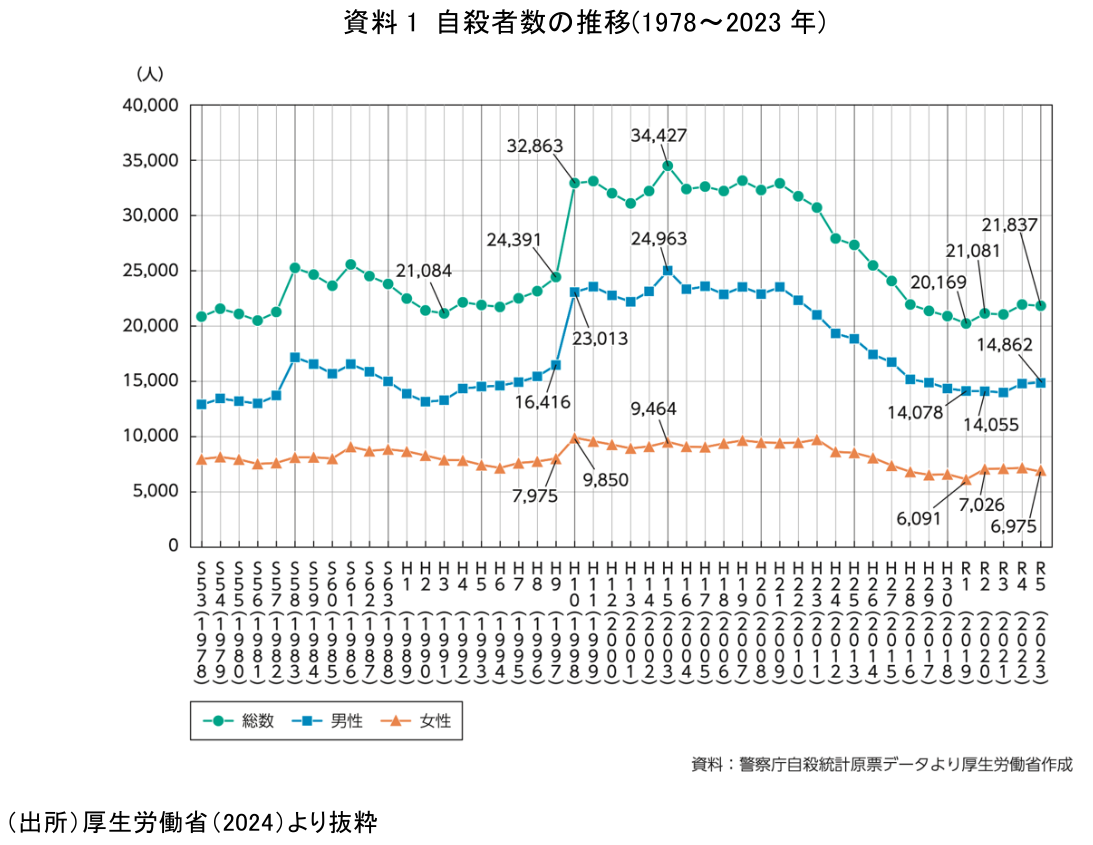
わが国における自殺(自死)とその対策の現状を概観した「令和6年版自殺対策白書」には、年齢階層別・男女別の自殺死亡者数および自殺死亡率(人口10万人あたり)が掲載されている。資料1に示すように、1997年までは年間の自殺死亡者数が2万~2万5千人程度で推移していたが、1998年には一気に3万人を超え、32,863人と前年比で8千人以上の増加を記録した。その後、2010年まで10年以上にわたって3万人超の状態が続き、近年は減少傾向を示しているものの、依然として2万人を超える水準にあり、深刻な社会課題であることに変わりはない。
国際比較では、G7加盟国の中で日本の自殺死亡率(16.5)は最も高く、最も低いイタリア(6.2)の約2.7倍に相当する(厚生労働省(2024))。北欧諸国や日本を含む東アジア・東南アジアでは、自殺率が高い傾向にあることも指摘されている。
自殺(自死)の背景には、健康問題、経済・生活問題、家庭問題、職場問題、交際問題、学校問題など(警察庁統計分類)が絡み合っており、心理的にはうつ病や適応障害などの精神疾患が存在し、「追い詰められた末の死」とも表現される。自殺死亡に至る前段階から、すでに極めて困難で苦痛な状況に置かれていることが多い。
また、精神的要因としては、うつ病や統合失調症、パーソナリティ障害、依存症などがリスクとなり、とりわけ適切な治療を受けられない場合には、孤立や、絶望感、希死念慮が深まる傾向がある。さらに、失業や倒産、借金といった経済的困窮、人間関係の断絶、学校でのいじめなど、個人の努力だけでは克服が困難な社会的状況が影を落とす。このように、自殺(自死)は個人の内面の問題としてのみ捉えるのではなく、社会構造や支援体制のあり方、地域とのつながりなど、広い視野で背景を理解することが不可欠である。
3. 自殺(自死)に至るまでのリスク要因と対応の階層化
自殺(自死)の背景には、複合的かつ相互に関連する多様な要因が存在し、それらは個人のリスク要因として以下の三層に分類され、連続的かつ複合的に作用し、自殺(自死)行動のリスクに寄与する(Turecki & Brent, 2016):
-
遠因的要因(Distal/Predisposing factors):遺伝的素因、幼少期の逆境経験、人格傾向、家族歴、慢性的な疾患など、長期にわたり基盤となるリスク。
-
発達的要因(Developmental/Mediating factors):ストレス対処能力、社会的スキル、アイデンティティの確立、個人の発達に関連する要因、精神疾患の発症(うつ病、双極性障害、統合失調症など)など。
-
近因的要因(Proximal/Precipitating factors):喪失、失業、人間関係の破綻といった直近のストレス事象、急性の心理的苦痛、絶望感、衝動性の高まりなど、実際の自殺(自死)行動に至る引き金となる。
こうした背景を踏まえると、自殺予防対策においては、全ての要因に対して一律にアプローチするのではなく、現実的かつ戦略的な重点の置き方が求められる。特に遠因的・発達的な問題は、必ずしも自殺(自死)予防という枠組みの中だけで扱うべきではなく、教育、家庭支援、地域医療など、より広範な分野での対策が適切である。
一方で、実際の自殺(自死)を防ぐためには、すでに「死ぬしかない」と思い詰めた状態にある個人への直接的な支援が必要であり、これには以下の2点が核心となる(Turecki et al., 2019):
-
Evaluation and Prevention of suicide-related behavior(自殺関連行動の評価と予防)):精神保健の支援、希死念慮への対応、自殺手段へのアクセス制限(農薬・薬品管理、ビルや橋等自殺高リスク箇所における物理的バリアの設置)、メディア報道のあり方の検討、ガイドライン整備。
-
Risk assessment(リスク評価)):自殺リスクを抱える者の早期発見と介入体制の整備。
これらの焦点化は、リソース配分の観点からも、自殺(自死)予防の効果を最大化する鍵となる。
4. 日本における自殺(自死)対策の制度進化と実効性
わが国の自殺対策は、2000年代初頭から制度的枠組みを整備し、地域レベルの実施体制を支援してきた。特に2006年の「自殺対策基本法」は、国・自治体・民間団体の協働による包括的な対策を制度化する画期的な転換点となった。その後の施策では、自殺ハイリスク者への個別支援、ゲートキーパー制度の導入、SNSを活用した若年層支援などが試みられている。しかしながら、支援の偏在や実施体制の不均衡、デジタル技術との連携不足など、課題も多く残されている。
以下では、わが国の自殺対策の進化を3つの視点から整理する。
(1)うつ病対策
以前からも専門家の間では自殺(自死)の問題は認識され対応の必要性は議論されていたが、わが国全体の、例えば政府の政策目標としては掲げられていなかった。平成12年(2000年)3月に、すべての国民が健康で明るく元気に生活できる社会を実現するため、壮年期死亡の減少や健康寿命の延伸、生活の質の向上を目的に制定された指針である「21世紀における国民健康づくり運動(健康日本21)」の中で自殺について触れられている。現状分析として、早世の問題を標準早死損失年(PYLLSR)で測定すると、がんが最も大きく、次いで不慮の事故、自殺…と記述された。早世だけでなく障害をも含めた指標として障害調整生存年(DALY)を用いて自殺の問題についても触れられている。そのうえで、健康日本21が目指す目標設定の中で、大目標を早世を減らし高齢障害者を減らすこととし、中目標に「がんを減らす」、「脳卒中を減らす」、「心臓病を減らす」、「自殺を減らす」等と定められた。ここでわかるように自殺は「疾患」として取り扱われており、疾患の危険状態としてこころの病のうち、うつ病への対応が「うつ病等に対する適切な治療体制の整備等を図り、自殺者を減少する」として掲げられた。そのための対策として、①心の健康を保つための対策(ストレス対策、睡眠対策)と、②こころの病気への対策(自殺の危険因子・直前のサイン・適切な対応方法の知識の普及を図る、特にうつ病の症状と有効な治療法の理解を広める、かかりつけ医・精神科医などの専門医、保健師・教師・などの専門家との連携を図る、など)が挙げられた。ここでわかるように、当初の自殺対策はメンタルヘルス対策、特に、うつ病対策として掲げられた。これは、自殺を健康問題と同様に対応することを意味する。ただし、関連する法律の健康増進法には「食生活、運動、休養、飲酒、喫煙、歯の健康の保持その他の生活習慣」と言及されるのみで、自殺に関する直接の言及や規定は含まれていない。
(2)自殺対策基本法の改正 ― こどもを守るための社会的責務の明確化
平成18年(2006年)に制定された自殺対策基本法は、翌年の2007年に「自殺総合対策大綱」が閣議決定され、包括的な政策方針が示されるに至り、令和7年(2025年)には改正・公布された。改正された自殺対策基本法は、近年深刻化しているこどもの自殺問題や、SNSなどデジタル社会における新たな課題への対応を中心に、大きく見直された。特に、10代の死因の第1位が自殺であるという現状を踏まえ、こどもたちの命を社会全体で守るための法的枠組みが強化された点に意義がある。
改正の主なポイントは3つある。第一に、「こどもが健やかに成長し、生きることができる社会を実現する」ことが基本理念として明記され、家庭や学校、地域社会が一体となって取り組むべき責任が示された。また、インターネット上の自殺関連情報への対応やAIの活用など、デジタル社会への配慮も新たな視点として加わった。第二に、国や学校の責務が明確化された。内閣総理大臣、文部科学大臣、厚生労働大臣は、こどもの自殺対策について緊密に連携して政策を策定・実施することが定められた。学校にも、児童生徒の心の健康を保ち、関係機関と連携して自殺防止に努める法的義務が課された。第三に、具体的な施策と体制の強化が進められた。学校での健康診断や精神保健教育の推進、医療従事者への研修、支援が必要な児童生徒に関する情報の迅速な共有、自殺未遂者や遺族への継続的支援が明文化された。また、地方自治体が医療・教育・福祉・警察・NPO等と連携する「自殺対策協議会」を設置できる仕組みも整備され、地域単位での対応体制が制度的に支えられることとなった。こうした法改正は、こどもたちの命と未来を守るために、社会全体が責任を果たす体制を築くうえで重要な一歩である。
しかしながら、いくつかの課題も残されている。第一に、法改正の理念が現場に十分に浸透し、実効的な支援に結びつくかどうかは不透明である。学校や福祉現場では、既に人員・予算の逼迫があり、現実との乖離が懸念される。第二に、SNSやAIをめぐるデジタル領域での対応は、技術面のみならず、倫理的・法的調整が難しく、今後も継続的な制度設計が必要である。第三に、こども自身の声やニーズを施策に反映する仕組みが未だ不十分であり、当事者視点に立った支援体制の充実が求められる。
今後は、改正法の実施状況を丁寧に検証しながら、関係機関の連携と人材支援を強化し、現場で実効性のある対策が根づくような運用が不可欠である。こどもを孤立させない社会の実現に向けて、法の整備に加え、共感と理解に基づいた地域社会の成熟が求められている。
(3)自殺(自死)予防と自死遺族支援
平成18年(2006年)の自殺対策基本法の制定を受け、翌年には「自殺総合対策大綱」が閣議決定され、国を挙げた包括的な対策が本格化した。大綱は、自殺の多様な背景に対応するため、ハイリスク者への個別的支援と、社会全体への予防的アプローチを両立させる必要性を強調した。また、自死遺族への支援についても、心理的・社会的負担の軽減を図る施策が明記された。例えば、地域における自死遺族の分かち合いの場や専門相談の充実、学校や職場での啓発活動などが推進されていった。
このように、政策レベルでの転換点となったのが2005年から2007年の時期であり、それ以前のメンタルヘルス中心の個人対応型アプローチに加え、社会構造や支援体制全体に目を向けた多面的な取り組みへと、自殺(自死)対策の視点が広がったことがうかがえる。
5. 対策(介入)の実装と今後の展望
自殺(自死)対策の実装にあたっては、科学的根拠だけで施策の可否が判断されるわけではない。社会政策や公衆衛生の現場では、費用対効果や社会的意義、地域住民からのニーズ、さらには世論や政治主導の要請も意思決定に大きく影響を与える。とりわけ、自殺(自死)と強い関連が推測される課題については、科学的検証が不十分であっても、一定の経験的効果が期待できると判断される場合、柔軟に対応を検討すべきとの指摘もある。一方で、経験則に基づく介入と、統計的・実証的に効果が裏付けられた施策との線引きは難しく、リソース配分における判断は非常に複雑である。そのため、対策(介入)を社会に実装するにあたっては、以下の5つのステップを通じた段階的なアプローチが重要となる:
-
実態把握:自殺(自死)の背景にある多様な課題の実態を把握するための調査研究を行う。
-
介入法の開発と検証:実態に即した介入法を開発し、その効果を科学的に検証する。
-
社会実装の戦略設計:効果が確認された介入法を社会に広めるための導入戦略を策定する。
-
実施とモニタリング:導入された対策の実施状況と成果を継続的にモニタリングし、改善を重ねる。
-
継続可能性の確保:制度的・財政的に持続可能な支援体制を構築する。
ただし、科学的根拠の強度や介入効果に対する受け取り方は個人によって異なる。伝統的に実施されてきた施策に対し、「科学的根拠が乏しい」とする慎重な立場と、「経験的に効果がある」とする実践重視の立場が並立し、意思決定を複雑にしている。さらに、自殺(自死)対策は多様な背景を抱える対象群を含むため、介入の内容も多岐にわたる。どのリスク群に、どのタイミングで、どの手法を適用すべきか、という点について、専門家間・市民間の意見が分かれる場合も多い。
だからこそ、科学的根拠が弱い領域の施策を進める場合には、介入の実施とモニタリングに加えて、同時並行でその効果を検証するための調査研究を強力かつ早急に推進する必要がある。また、直接的な自殺(自死)予防に寄与しない広範な社会改革や、異なる政策分野の施策を、自殺(自死)対策と結びつけすぎることによって、本来必要とされるハイリスク群への支援リソースが分散・希薄化するリスクにも注意が必要である。
6. おわりに ― 今後の展望と共感に基づく責任
本稿では、自殺(自死)問題の現状と制度的対応の流れ、介入実装の難しさ、そして今後に求められる視点について概観した。自殺(自死)は、個人の問題に還元されるべきではなく、社会のあり方そのものを問う問題である。不断の検証と対話、そして共感に基づく取り組みこそが、未来を照らす鍵となる。
今後の自殺(自死)対策においては、科学的根拠の蓄積と問題の大きさや国民の要望に基づく社会的実装の両輪をいかにバランスよく進めていくかが問われる。どの場面で、どの問題に対してどのような介入を行うことが推奨されるか、について知見を集約したうえで、国民全体がこの問題を認識し、異なる立場の人が互いに対話し、協調した取り組みを行っていく必要がある。特に、若年層や高齢者、性的マイノリティをはじめとする多様な少数者や外国人労働者など、社会的に声を上げにくい人々、自死遺族を含め、誰ひとり取り残さない支援体制の構築が欠かせない。自死遺族の声や経験をいかに政策形成に反映させるかは、今後の包括的な自殺(自死)対策の核心課題であり、この点については次稿でさらに深めて論じる予定である。また、SNSやAI技術をはじめとするデジタル社会における新しい課題も、若年層の自殺(自死)問題と密接に関わっており、シリーズの中で改めて焦点を当てる。
今後の自殺(自死)対策は、科学的根拠の蓄積と社会的要望のバランスを取りながら、「共感に基づく責任」を社会全体が担うことで初めて前進できる。本稿で示したマクロ・政策的な視点を基盤に、次稿以降では用語のあり方、遺族の苦悩、若年層の課題、そして科学的根拠の在り方について議論を深めていきたい。
悩んでいる方へ
つらい気持ちをひとりで抱え込む必要はありません。厚生労働省では、電話やSNSで相談ができる窓口を紹介しています。専門の相談員があなたの声に耳を傾け、秘密を守りながらサポートします。
厚生労働省 — 困った時の相談方法・窓口「まもろうよ こころ」
【参考文献】
-
厚生労働省(2012)「健康日本21(第二次)」
-
厚生労働省(2024)「令和6年版自殺対策白書」
-
警察庁(2023)「令和5年中における自殺の状況」
-
世界保健機関(2023)「自殺に関するメディア報道のための推奨事項 - メディア関係者への手引き(日本語版)」
-
Turecki, G., & Brent, D. A. (2016). Suicide and suicidal behaviour. The Lancet, 387(10024), 1227–1239.
-
Turecki, G., Brent, D. A., Gunnell, D., O’Connor, R. C., Oquendo, M. A., Pirkis, J., & Stanley, B. H. (2019). Suicide and suicide risk. Nature Reviews Disease Primers, 5(1), 74.
-
法務省(2025)「自殺対策基本法(平成18年法律第85号)」
【Version Note】
2025年9月2日:初版発行
2026年3月13日:シリーズ後編に合わせて一部修正
主濱 瑠純
本資料は情報提供を目的として作成されたものであり、投資勧誘を目的としたものではありません。作成時点で、第一生命経済研究所が信ずるに足ると判断した情報に基づき作成していますが、その正確性、完全性に対する責任は負いません。