- HOME
- レポート一覧
- ビジネス環境レポート
- 多死社会のゆくえ(1)「在宅死急増、理由は看取りか孤独死か?」
- 人口減少時代の未来設計図
-
2025.06.26
年金・保険
ライフデザイン
その他
人生100年時代
健康・医療・介護
人口減少・少子化
高齢化
社会保障制度
医療保険制度
介護保険制度
多死社会のゆくえ(1)「在宅死急増、理由は看取りか孤独死か?」
~社会環境変化から「最期の居場所」を考える~
須藤 智也
- 要旨
-
- 2025年の死亡者数は約162万人と予測されている。また、2050年頃まで毎年約160万人が亡くなる見込みだ。日本は「多死時代」を迎えているといえそうだ。
- 2023年の死亡者約160万人の死亡場所内訳をみると、病院死(約104万人)が最も多い。一方、在宅死(約27万人)や施設死(約25万人)も決して少なくない。死亡場所の割合の経年変化をみると、2010年頃から病院死が減少し、施設死と在宅死は増加している。
- 死亡場所の構成比の変化には「社会環境」「国民意識」という大きく2つの要因が作用している。本稿では社会環境変化の観点について考察する。施設死の割合が高まる理由を社会環境変化の観点から検討すると、高齢者向け施設の数が増加し、施設看取りを支える体制が整備されてきたことなどが挙げられそうだ。
- 在宅死割合の増加理由を社会環境変化の観点から検討するにあたって見落とせない視点に「孤独死」の問題があるだろう。「孤独死」と「在宅看取り死」のどちらが在宅死の増加に影響しているのかを分析したところ、「在宅看取り死」の影響が大きく、在宅看取りが広がりをみせていると示唆された。
- 在宅看取りが増える理由には、在宅看取り体制が充実し、在宅医療と在宅介護の連携が進んできたことなどが挙げられそうだ。一方、表裏である病院死割合が減少する理由には、医療機関機能が高齢者向け施設・自宅へ分散化してきていることなどが指摘できる。
- 続稿では死亡場所の構成比の変化に「社会環境」とともに作用する「国民意識」にも焦点をあてる。まず施設死・在宅死への国民期待の程度を確認し、「最期の居場所」の割合が今後どのように変化していくのか、その展望を考察する。そして「多死時代」に高齢者向け施設や自宅で最期を迎えるうえで重要性が高まる「看取り介護」に必要な視点などについて私見を加えたい。
- 目次
1. はじめに
当研究所では「人口減少時代の未来設計図~社会・経済、そしてマインドの変革~」をテーマに、人口問題へのリサーチを強化している。本稿ではまず、日本の人口減少が進み死亡者数が増加する状況を概観する。次に、死亡場所の経年変化を整理し、2010年頃から施設死・在宅死の割合が高まる傾向を確認する。そして、施設死や在宅死が増加する理由を分析する。在宅死の増加については「孤独死」と「在宅看取り死」のどちらの影響が大きいのかも検討したい。なお、人生の最期の迎え方は一人ひとりの意思と尊厳において決定されるべきものである。本稿では大局的な死亡場所割合の傾向などを示しているが、決して特定の最期の迎え方を称揚・棄損するような意図はなく、人生の幕の下ろし方に関する多様な価値観・考え方などを進めたり退けたりするような意図もない。
2. 進む人口減少と「多死時代」の到来
日本の人口減少が止まらない。国立社会保障・人口問題研究所「日本の将来推計人口(令和5年推計)」によると2025年の推計日本人人口は1億1,892万人だが、2050年には9,258万人まで減少し、2,634万人減る見込みだ(資料1)(注1)。

人口減少の理由は出生数より死亡者数が多いことだ。資料2は厚生労働省資料などを用いて2000年から2050年までの日本の日本人出生数および死亡者数を整理したものである(注2)。2005年、統計開始後初めて出生数を死亡者数が上回った。その後、死亡者数増加と出生数減少が進み、2025年の人口自然減少数(死亡者数から出生数を引いた数字)は95万人を超える見込みだ。
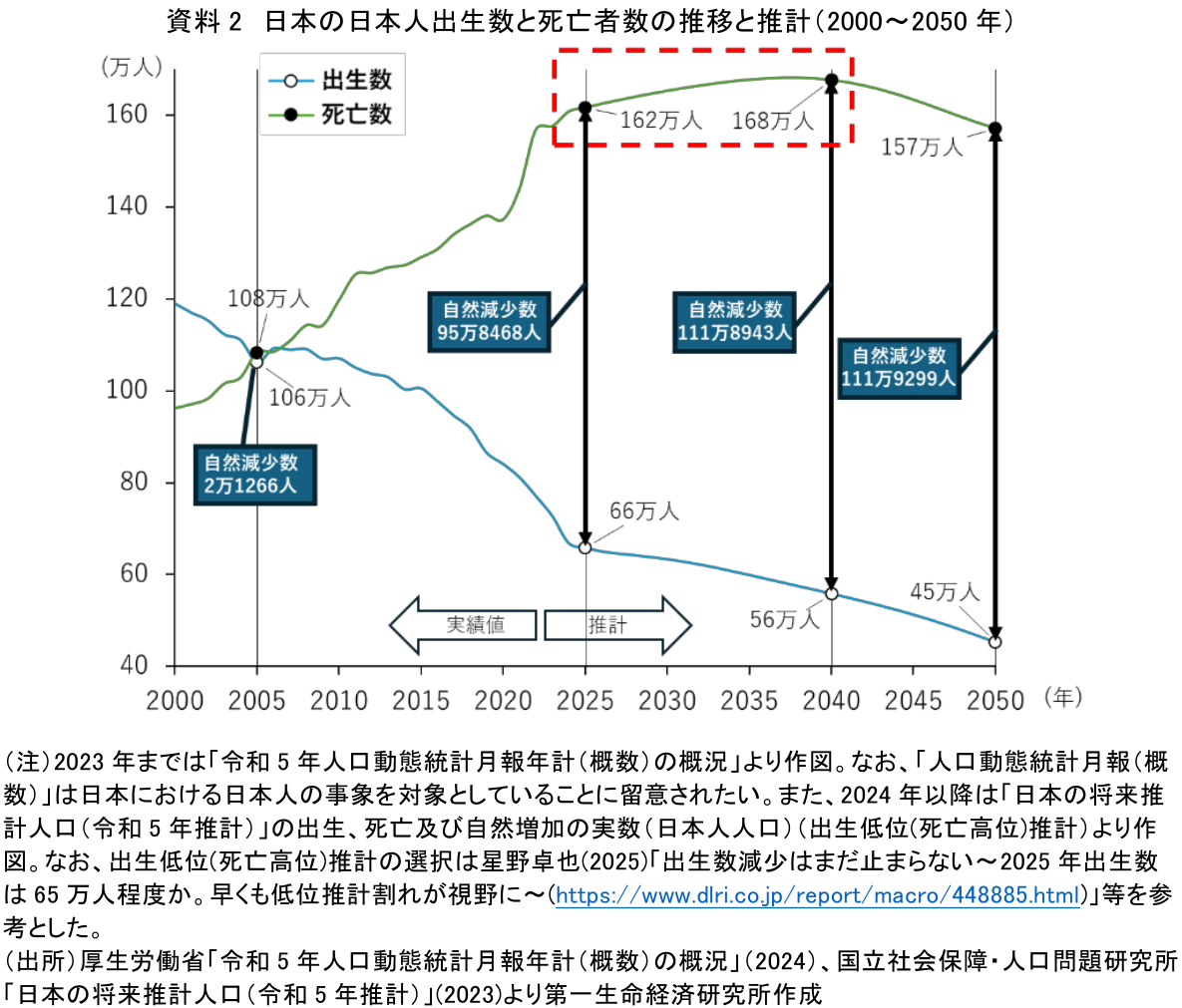
死亡者数は2040年頃の約168万人をピークにその後は減少する見込みだが、2025年から約25年間では毎年約160万人が亡くなると推計されている。日本が直面する人口減少時代は「少産時代」「多死時代」と言い換えることもできそうだ。
3. 日本人はどこで最期を迎えているのか?
そもそも日本人はどこで最期を迎えているのだろうか。資料3は厚生労働省「人口動態調査」に基づき、1951年から2023年までの死亡場所別死亡者数を年別に整理したものである。2023年をみると、病院・診療所での死亡(以下、病院死と呼ぶ)(約104万人)が最も多い。一方で、老人ホーム・介護医療院・介護老人保健施設での死亡(以下、施設死と呼ぶ)(約25万人)や自宅での死亡(以下、在宅死と呼ぶ)(約27万人)も決して少なくない。死亡場所の構成比について経年変化を確認すると、1950年頃から2000年頃にかけて病院死の割合が増加し在宅死の割合が減少していたことが分かる。一方で、病院死の割合は2000年(81.0%)から2023年(65.7%)にかけて低下している。また、施設死の割合は2000年(2.4%)から2023年(15.5%)にかけて増えており、在宅死の割合も2000年(13.9%)から2023年(17.0%)にかけて増加している。
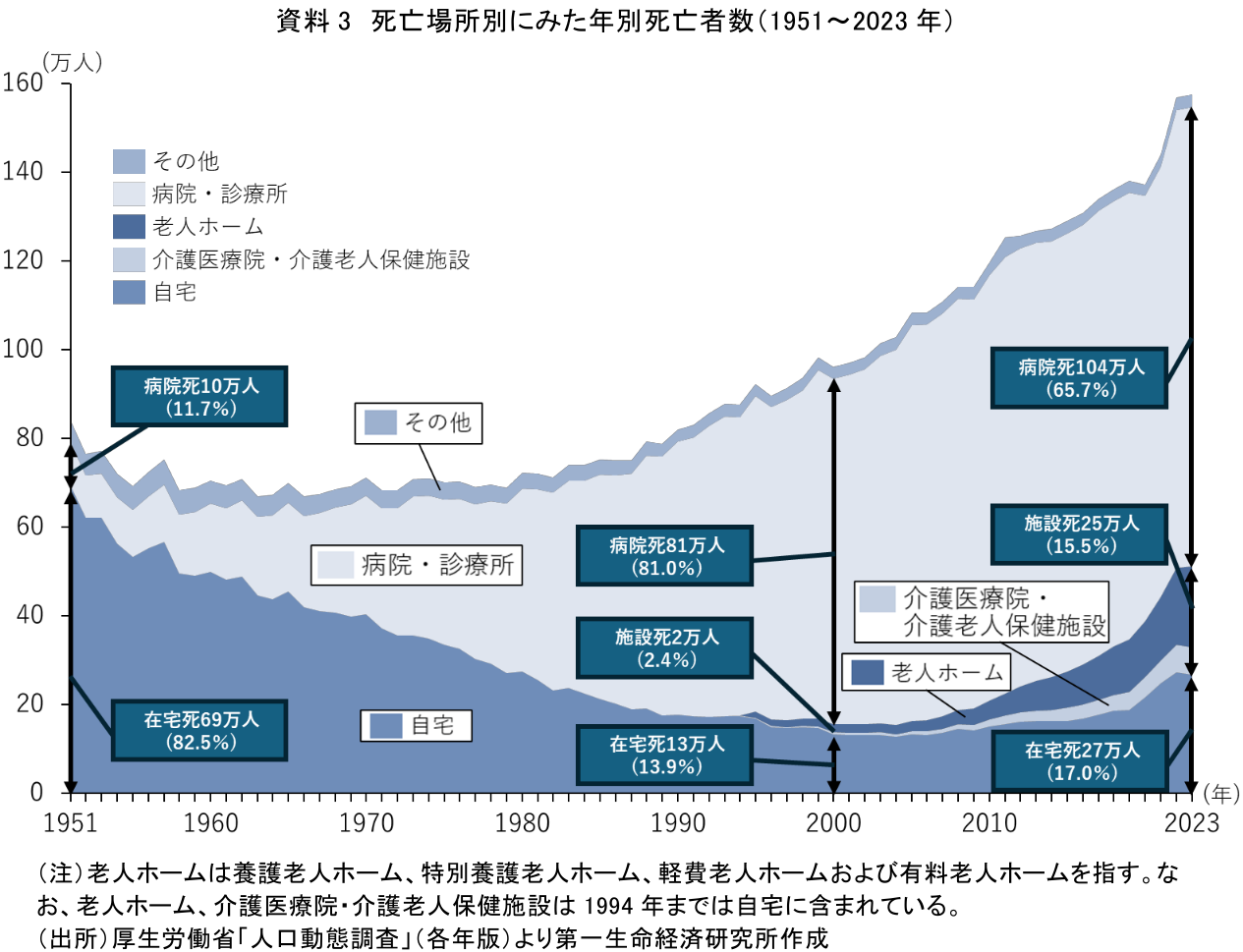
4. 2010年頃から死亡場所割合が変化している理由は何か?
1950年頃から2000年頃にかけて死亡場所の構成比において病院死割合は増加し、在宅死割合は減少するが、その理由について村田(2013)は1961年の国民皆保険の実現などから「医療保障制度の仕組みがわが国全体に浸透していくとともに、受診・受療行為は身近なものとなって」いったことを挙げている。また、孔(2020)は「1973年に老人医療費無料化などの施策が打ち出されたことによって、高齢者を病院に集める動きが活性化」したと指摘している。新村(2001)は「核家族化や女性の社会進出によって家族介護が減少」したことを示している。蘆野(2008)は「1980年代には延命治療の技術が進歩したことで、病院医療に対する期待感が強く」なり、「病院に勤務する医師も『死は医療の敗北』と考え」て「入院治療を誘導した」と指摘している。
死亡場所の構成比の変化には「社会環境(状況的要因)」と「国民意識(属性的要因)」という大きく2つの要因が作用していると考えられるだろう(注3)。それでは、施設死と在宅死の割合が2010年頃から高まり、また、病院死の割合が2010年頃から低下してきている理由についてはどのようなものが考えられるだろうか。本稿では「社会環境」変化という観点(注4)で、特に介護の視点から検討したい(注5)。
(1) 施設死割合の増加
初めに、死亡場所の構成比において施設死割合が上昇する理由を社会環境変化の観点から考える。まず、2000年に創設された介護保険制度の定着などに伴う高齢者向け施設数の増加(注6)が挙げられるだろう。資料4は2012年から2022年までの高齢者向け施設・事業所数の推移を年別で示したものだが、その数は増加傾向にあることが分かる(注7)。
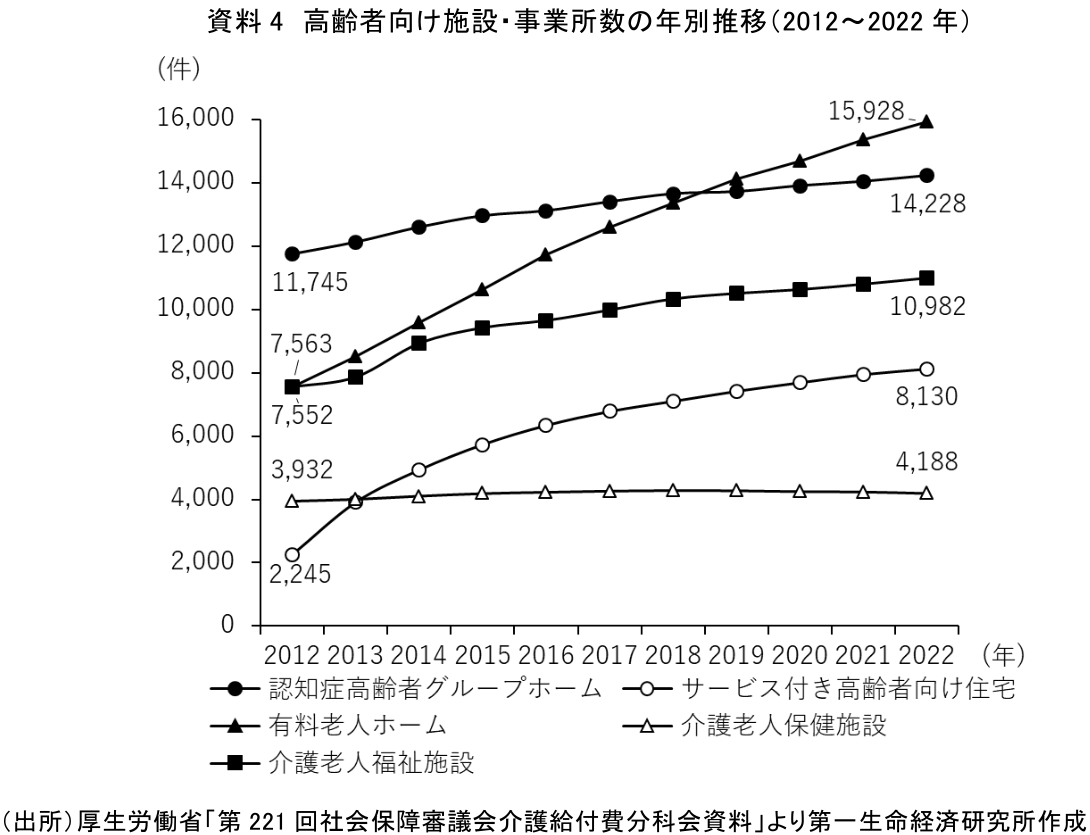
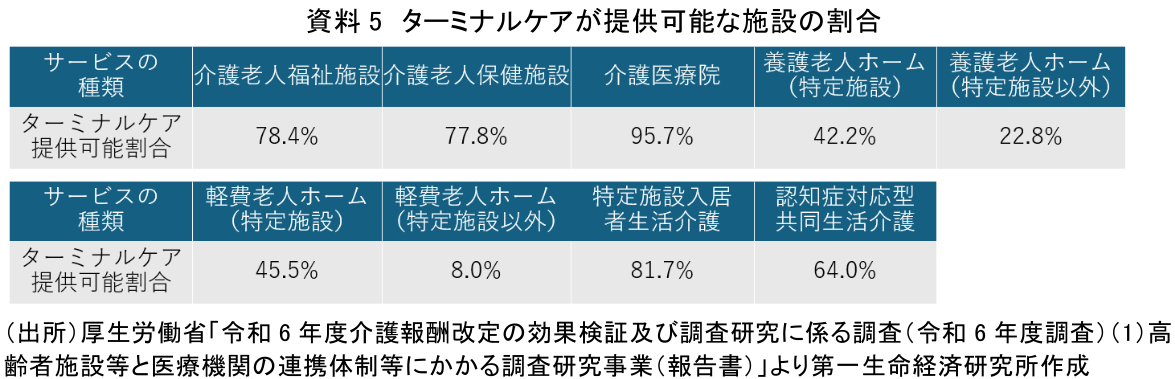
高齢者向け施設数が増え、利用者数が増加する中で、施設での看取り体制が整備されてきたことも割合上昇理由の1つと考えられるだろう。厚生労働省は2024年、高齢者向け施設が提供可能な医療処置について施設種類ごとの割合を調査した。外部医療機関の支援などを受けながらターミナルケア(注8)の提供が可能な施設の割合は、介護老人福祉施設で78.4%、介護老人保健施設で77.8%、介護医療院で95.7%などとなっている(資料5)。
厚生労働省は2014年に施行した医療介護総合確保推進法などに基づき地域包括ケアシステム(注9)の確立を推進している。施設差・地域差はあれど、医療・介護の連携体制などが経年的に進展する中で、従来、高齢者向け施設から医療機関へ搬送され最期を迎えた入居者を、医療のサポートのもと施設内で看取る体制が整ってきていることは考えられそうだ。
また、介護報酬改定で施設での看取りに関する要件拡充などが進められてきたことも理由の1つに挙げられるだろう。2006年度の介護報酬改定では介護老人福祉施設などに看取り介護加算(注10)が創設された。2009年度改定では介護老人保健施設などにターミナルケア加算(注11)が新設されている。最近では2021年度の介護報酬改定で、従来、死亡日30日前から算定された看取り介護加算・ターミナルケア加算が45日前から算定されることとなっている。こうした要件拡充の背景について、村田(2013)は2000年代の介護保険制度の動向を論じる中で「増大する医療費を抑制しなければならない観点から始められた医療提供体制の改革は、介護保険制度の推進という形で進められ」たと指摘している。また、佐々木(2022)は2020年頃までの介護保険制度の動向を論じる中で「エイジング・イン・プレイス(歳をとって身体的に衰えても、住み慣れた場所・環境や住まいで、最期まで自分らしく暮らす)という概念がクローズアップされ、それを支えるための仕組みづくりが行われてきた」と示している。社会保障制度の枠組み変化などによって、施設看取りの標準化が促進されてきていることは考えられそうだ(注12)。
(2) 在宅死割合の増加
次に、死亡場所の構成比において在宅死の割合が高まる理由を社会環境変化の観点から検討する。まず厚生労働省「人口動態調査」によると、2015年から2023年までの在宅死の死因構成比には、施設死の死因構成比よりも高い割合で不詳の死・自殺・不慮の事故死が含まれている(注13)。また、自宅での病死・老衰には、高齢者向け施設・医療機関での病死・老衰と比べて医療・介護のサポートを満足に享受していないケースが一定程度存在する可能性は否定できない(注14)。そこで、介護の視点から在宅死の割合が高まる理由を検討するにあたって、在宅死を大きく「在宅看取り死」と「孤独死」に分類(注15)し、それぞれが在宅死者数増加にどの程度寄与しているのかを分析したうえで、考察を進める。
警察庁は2024年の警察取扱死体のうち独居で在宅死をした者の数を約7.6万人と公表している(注16)。2023年の在宅死者数は資料3のとおり約27万人であり、在宅死には「孤独死」が一定程度含まれると示唆される(注17)。
では、「孤独死」は死亡場所の構成比における在宅死の割合上昇にどの程度影響しているのだろうか。「孤独死」に関する全国的な経年推移を示す公的資料は存在せず、在宅死の割合増加に「孤独死」が与えた全国的な影響を確認することは難しい。ただし、東京都監察医務院は同院取扱死体のうち在宅死をした者の数(独居・非独居を問わない)を年ごとに公表している。そこで、この数を東京都における「孤独死」者数と定義し(注18)、厚生労働省「人口動態統計」の東京都在宅死者数も踏まえて「孤独死者数」と「在宅看取り死者数」(注19)をそれぞれ整理してみた(資料6)。
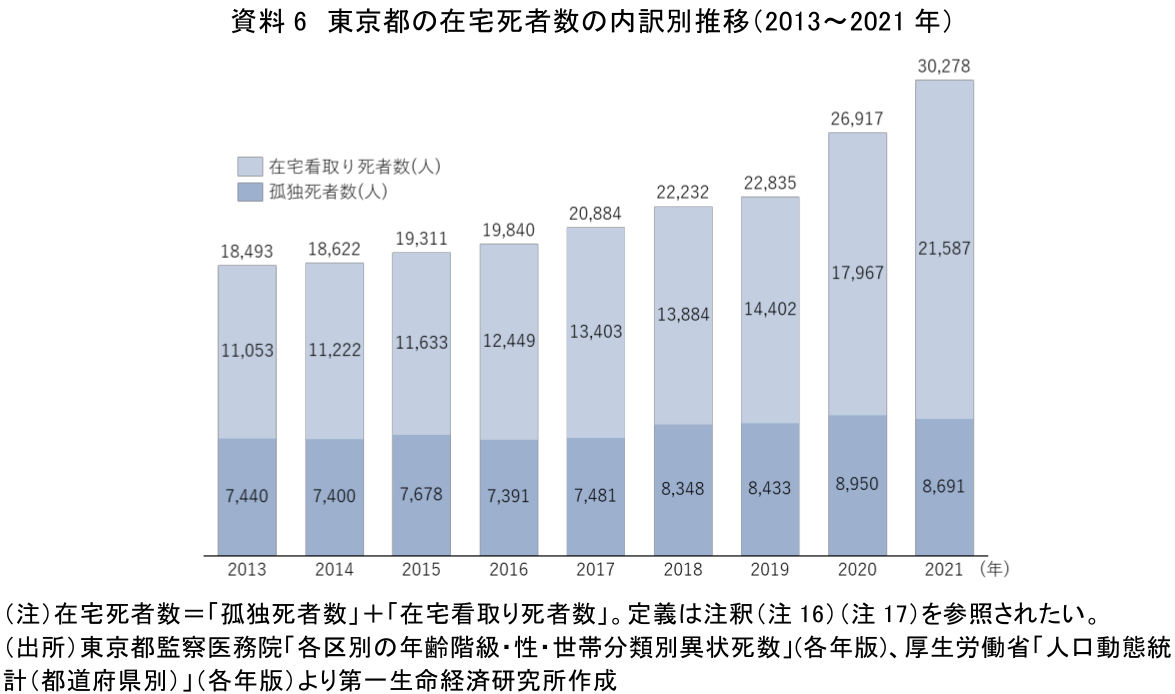
東京都の「孤独死者数」は2013年の7,440人が2021年に8,691人まで増加した(増加数1,251人)。一方、「在宅看取り死者数」は2013年の1万1,053人が、2021年に2万1,587人まで増えた(増加数10,534人)。2013年から2021年までの在宅死者数の増加(11,785人)に対する「在宅看取り死者数」増加(10,534人)の寄与率は、89.3%と算出される。言い換えると、在宅死者数の増加要因は、約9割が「在宅看取り死者数」の増加であると分析できる。在宅死者数の増加傾向は、在宅看取りが広がりをみせているためであると示唆されるだろう(注20)。
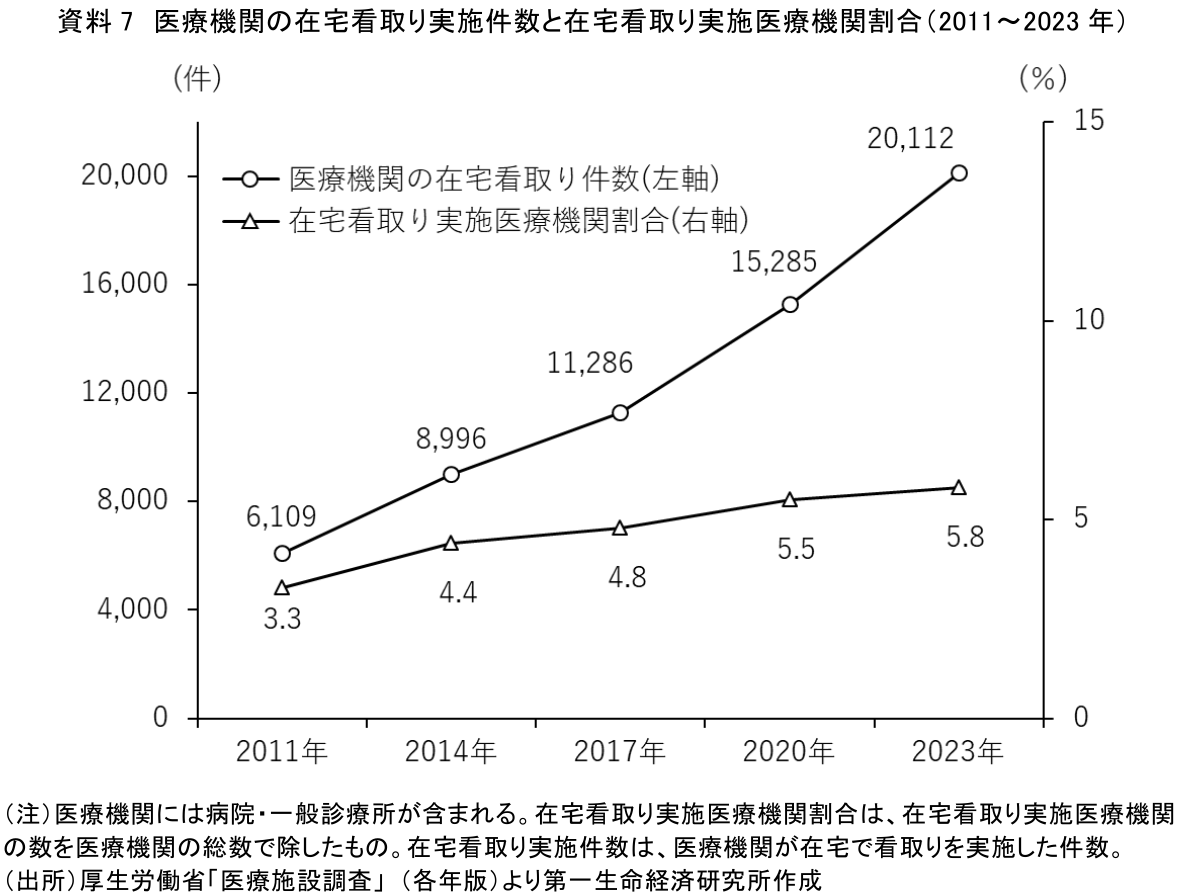
これを踏まえて、死亡場所の構成比において在宅死の割合が高まる理由については、在宅看取りの増加という視点で検討していく。社会環境変化の観点から考えると、まず、在宅医療提供体制の整備が進んでいることは在宅看取り増加理由の1つだろう。2006年度の医療保険制度改正では在宅療養支援診療所制度が創設され、在宅療養が制度化された。これ以降、機能強化型在宅療養支援診療所・病院の数は経年的に増加している(注21)。また、厚生労働省「医療施設調査」によると、在宅看取りを実施している医療機関の割合も経年的に上昇しており、医療機関による在宅看取り実施件数も経年的に増加している(資料7)。在宅療養を支える医療機関の増加が、在宅での終末期ケア・看取りを現実的な選択肢として確立させている。
医療・介護の連携が地域差はあれど進んできており、在宅看取り体制が充実してきていることも在宅看取り増加理由の1つだろう。在宅医療・在宅介護の連携については、厚生労働省が2011年から推進事業として実施している。2014年の介護保険法改正では市町村が実施主体である地域支援事業に「在宅医療・介護連携推進事業」が位置付けられた。飯島ら(2016)は2016年時点で「地域包括ケアシステム構築を各自治体において展開することが国の方針として定められ、在宅医療自体もかなり底上げされ、在宅医療介護連携推進も数年前よりも各地域で進捗を遂げていることは間違いない」と評している。
2020年の介護保険法改正では「切れ目のない在宅医療と介護の提供体制の構築」を掲げて在宅看取り体制のさらなる強化が図られることとなった。2021年度の介護報酬改定では訪問介護のいわゆる「2時間ルール(注22)」が看取り期の訪問時に適用外となっている。また、介護保険における訪問看護のターミナルケア加算は2024年度の介護報酬改定で引き上げられている。
先行研究によると、在宅サービス資源が豊かな地域は病院死亡割合が低く、在宅サービス資源が不十分な地域は病院死亡割合が高いことが示唆されている(定村ら,2005)。訪問看護・訪問介護事業者数は介護保険制度の創設以降、増加傾向となっており(注23)、在宅サービスの資源は、地域差はあれど経年的に充実してきている状況が窺える。制度的な枠組みの変更・サービス基盤の強化などによって、在宅看取り体制が進展してきていることは考えられそうだ(注24)。
(3) 病院死割合の減少
ここまで死亡場所の構成比において2010年頃から施設死・在宅死の割合が増加する理由について確認してきたが、表裏である病院死の割合減少についても検討する。佐々木(2023)は2020年頃にかけて死亡者数が急増した状況などを踏まえて「これまで増加し続ける死亡者を受け入れてきたのは病院であった」が、「病床数はこれ以上増えず、また、病床の機能分化も進められ、看取りを目的とした入院も難しくなってきた」と指摘している。ここでは主に「病床の機能分化」「病床数がこれ以上増えないこと」について社会環境変化の観点から考える。
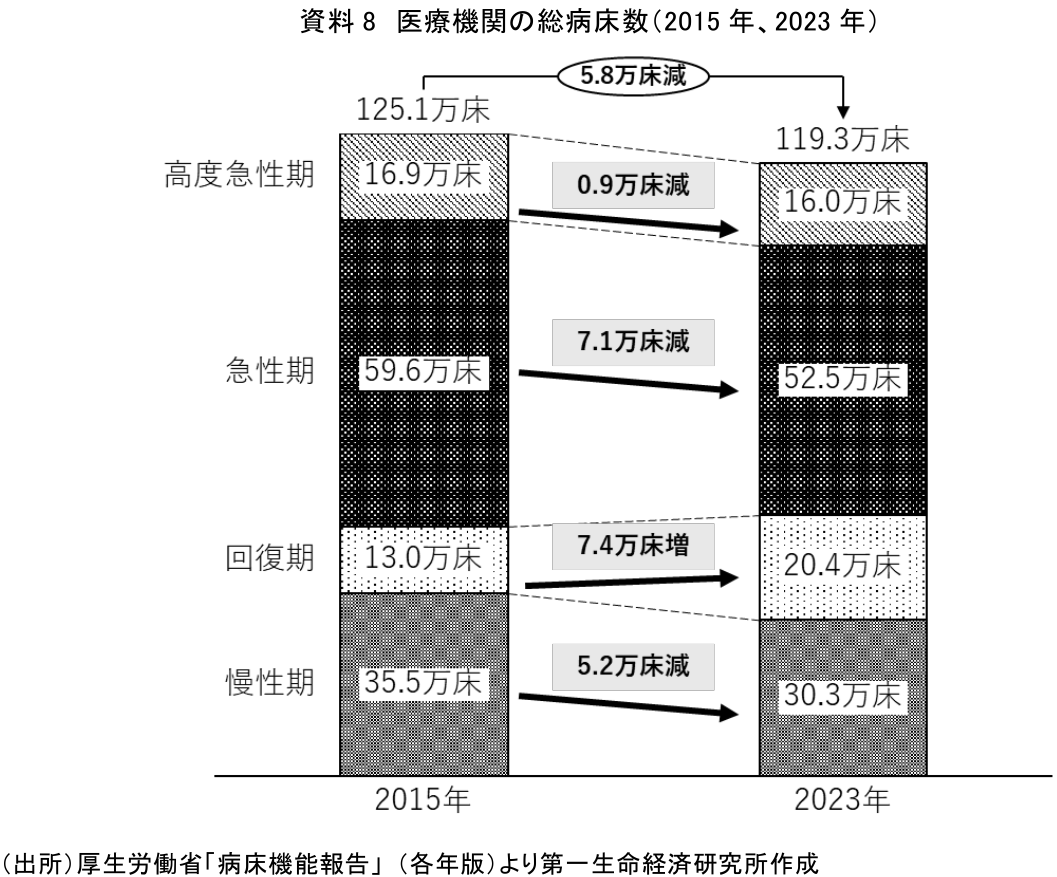
厚生労働省は2006年の医療保険制度改革で「医療費適正化計画等による医療費適正化の総合的推進」を柱として以降、療養病床を介護老人保健施設などの高齢者向け施設に転換する動きを進めてきた。「第一期医療費適正化計画(2008~2012年度)」では、「慢性期段階では、主に療養病床のうち介護的なケアを主として必要とする高齢者が入院する病床を介護保険施設などに転換することにより、医療機関における入院期間の短縮を図る」と示された。2008年度の診療報酬改定では後期高齢者退院調整加算や退院時共同指導料などが創設され、退院調整を評価する体制が構築された。第二期以降の医療費適正化計画においても地域医療構想(注25)の実現を推進するなど病床機能の分化に関する計画が進展しており(注26)、医療機関への平均入院日数は確かに短縮されている(注27)。また、厚生労働省「病床機能報告」によると、全国の医療機関の総病床数は2015年の125.1床から2023年の119.3床まで減少している(資料8)。内訳をみると、高度急性期・急性期病床とともに慢性期病床が減少していると分かる(注28)。
石崎(2016)は死亡前1年間の各月ごとの療養場所を把握する研究において、性別・年齢階級にかかわらず1~3割が療養場所を移動することを指摘している。特に、医療機関から高齢者向け施設・自宅への移動は死亡4か月前から死亡月にかけて増加すると示している。これは、医療機関が担っている終末期ケアの一部が高齢者向け施設・自宅に分散している可能性を示唆している。慢性期病床の機能が高齢者施設や在宅医療などに転換してきた中で、終末期ケアを行う場所の変化(医療機関から高齢者向け施設・自宅への変化)が経年的に促進されたことで、病院死の割合が減少した可能性は考えられそうだ。なお、この場合、前述した施設・在宅での看取り体制の拡充が病院死の割合が減少に関連する可能性は大いにあるだろう(注29)。
5. 小括
ここまで、2010年頃以降の日本における死亡場所の割合変化について、特に社会環境変化という観点で、主に介護の視点から考察してきた。施設死・在宅死ともに、これを支える看取り体制の充実などが割合増加の理由の1つであると指摘できる。また、検討の中で在宅死の割合増加には孤独死よりも看取り在宅死の影響が大きいことが示唆された。
続稿では死亡場所の構成比の変化に「社会環境」とともに作用する「国民意識」にも焦点をあてる。まず施設死・在宅死への国民期待の程度を確認し、「最期の居場所」の割合が今後どのように変化していくのか、その展望を考察する。そして「多死時代」に高齢者向け施設や自宅で最期を迎えるうえで重要性が高まる「看取り介護」に必要な視点などについて私見を加えたい。
【本レポートの続編】
【注釈】
-
資料1の人口推移・推計は日本人人口で示しているが、これは①外国人を含む総人口の将来的な推移は外国人の国内滞在等に関連する政策等の変更等により大きく変化する可能性が必ずしも否定できないこと、②本稿で注目する「最期の居場所」「看取り」等の観点において外国人の動向(例えば、日本国内で最期を迎えるのか、もしくは外国において最期を迎えるのか)等を明確に判断することができる客観的情報が存在するとまではいえないこと等を考慮したものである。なお、総務省「人口統計」および国立社会保障・人口問題研究所「日本の将来推計人口(令和5年推計)」では日本人人口・外国人人口を国際人口移動や国籍移動等も踏まえ判断しているが、もともと外国籍であったものの帰化して日本国籍を取得した者といった外国にルーツを持つ人が日本人として扱われている一方、日本で生まれ育っても外国籍の場合は外国人人口として扱われている場合がある。外国人・日本人の区分の定義によっては必ずしも本稿で示した人口数等と一致しない場合があることには留意されたい。
-
資料2の出生数・死亡者数の推移・推計は日本人人口で示しているが、これは(注1)と同様の点等を考慮したものである。
-
Yang et al.(2006)は1951~2002年の人口動態等を分析し、高齢者の一人暮らし世帯数や医療機関のベッド数の増減等が死亡場所の増減と有意に関連することを明らかにしており、社会環境の変化が死亡場所の変化に影響する可能性を示唆している。友居(2017)は最期の居場所に関する国民意識ついて「先行研究を見る限り設定条件により結果はさまざまな様相を呈して」おり「国民の死に対する意識がそれほど強固なものではなく条件によって揺らぎやすいものであることを示しているのではないかと考える」としている。また、友居(2018)は最期の居場所に関する国民意識を左右する条件について「個人的要因(性別・年齢・経済的余裕・情報認知度・死別に関わる経験)」と「環境要因(家族関係・社会的関係の広さ)」が「有意に関係していた」と示している。こうした先行研究等を踏まえ本稿では死亡場所構成比の変化の要因を「社会環境(社会保障制度・サービス提供体制の進展等の状況的要因)」と「国民意識(希望する最後の居場所や死生観の変化等の属性的要因)」の大きく2つに分けて捉えることとする。なお、死亡場所の割合変化の背景は多様な要因が複合しているもので、本稿で示している先行研究等がすべての視点からの研究を網羅しているものとまでは必ずしもいえないことには留意されたい。
-
新型コロナウイルス感染症の流行による医療・介護提供体制への影響等が2020年前後の施設死と在宅死の割合急上昇、病院死の割合急減に寄与した可能性は否定できない(Shibata et al.,2024)(Sun et al.,2024)。ただし、資料3のとおり、施設死・在宅死の割合はどちらもコロナ禍以前から逓増傾向が認められており、本稿においては特に、2010年頃以降からの中期的な割合増加の傾向の理由等について考察していくこととする。なお、続稿では「国民意識」の観点についても若干の考察を加えることとする。
-
死亡場所の割合変化の背景は高齢社会に対応した医療・介護システムの進化や国民意識の変化といった多様な要因が複合しているものであることには留意されたい。本稿においては、特に介護の視点から死亡場所の割合変化の理由の一因を検討している。
-
施設数増加が顕著な老人ホーム・サービス付き高齢者向け住宅の中には、介護保険サービスを事業者自体が提供していない高齢者向け施設も含まれていることに留意されたい。なお、2025年3月に公表された厚生労働省令和6年度老人保健健康増進等事業「高齢者向け住まいにおける運営形態の多様化に関する実態調査研究事業報告書」によると、介護保険サービスを事業者自体で提供していない施設(調査では「特定施設の指定を受けていない①住居型有料老人ホーム・②サービス付き高齢者向け住宅」と分類している)において、①の平均要介護度(自立含む)は2.8、②の平均要介護度(自立含む)は2.2であった(特定施設の指定を受けた施設の平均要介護度(自立含む)は2.4)。また「要支援・要介護者に対する介護保険サービスを利用している入居者の割合」は①で平均98.1%、②で平均91.9%となっている。したがって、介護保険サービスを事業者自体が提供していない施設においても一定数の要介護(要支援)認定者は入居しており、施設外からの介護保険サービスの利用が一定程度浸透している状況は否めず、介護保険サービスを事業者自体が提供していない施設の相当数については、施設外からの介護保険サービスの利用を伴って存続している可能性が否定できるとまではいえない。この場合、介護保険サービスを事業者自体が提供していない施設の数の増加傾向が、介護保険制度の定着に伴うものではないとまでは必ずしもいえないことは付言しておく。
-
厚生労働省「有料老人ホームの現状と課題について」資料等によると、有料老人ホームのうち介護保険サービスを事業者自体が提供している施設(介護付き有料老人ホーム)と介護保険サービスを事業者自体が提供していない施設(住宅型有料老人ホーム)の増加率は、介護付き有料老人ホームで9.7%増(2019年4,070施設、2023年4,464施設)、住宅型有料老人ホームで20.3%増(2019年10,029施設、2023年12,061施設)となっており、住宅型有料老人ホームの増加が顕著ではあるが、介護付き有料老人ホームも増加しており、介護保険サービスを事業者自体が提供する施設の数が全く増えていないわけではない。
-
ターミナルケアとは、病気や老衰等で余命が僅かとなった人に対して身体的・精神的な苦痛を緩和するために提供する医療等のことを指す。延命治療ではなく生活の質の維持・向上を主な目的とした処置が行われる。
-
厚生労働省は2014年に施行した医療介護総合確保推進法等に基づいて2025年を目途に「地域包括ケアシステム」を確立し、高齢者に「住まい」「医療」「介護」「予防」「生活支援」を一体提供する仕組みの具現化を目指すとしている。「地域包括ケアシステム」は一般に、「地域の実情に応じて高齢者が可能な限り住み慣れた地域でその有する能力に応じ自立した日常生活を営むことができるよう、医療、介護、介護予防、住まい及び自立した日常生活の支援が包括的に確保される体制」のことを指す。
-
看取り介護加算とは、医師が医学的知見に基づき回復の見込みなしと診断した利用者について質の高い看取りケアを実施した場合に算定される介護報酬を指す。特別養護老人ホーム・グループホーム・特定施設入居者生活介護の事業者に算定が認められている。
-
ターミナルケア加算とは、医師が医学的知見に基づき回復の見込みがないと診断した利用者について、質の高いターミナルケアを実施した場合に算定される介護報酬を指す。介護老人保健施設や訪問看護等に算定が認められている。
-
介護報酬改定で施設看取りに関する要件拡充が進んだ理由には複合的な背景があるもので、本稿で示している先行研究等がすべての視点からの研究を網羅しているものとまでは必ずしもいえないことには留意されたい。
-
厚生労働省「人口動態調査」によると、2023年の施設死約25万人のうち死因簡単分類表(WHOの死因分類表等を参考として作成された国内の人口動態調査等で使用されている死因分類表)において「不慮の事故」「自殺」「その他の症状、徴候及び異常臨床所見・異常検査所見で他に分類されないもの」(以下、上述の死因と呼ぶ)に分類される者の数は3,690人(施設死全体の約1.5%)であった。一方、2023年の在宅死約27万人に占める上述の死因で死亡した者の数は37,859人(在宅死全体の約14.2%)であった。なお、施設死全体に占める上述の死因で死亡した者の割合は、2015年から2023年まで常に1%台(2015年約1.5%、2016年約1.5%、2017年約1.7%、2018年約1.7%、2019年約1.5%、2020年約1.6%、2021年約1.5%、2022年約1.4%、2023年約1.5%)であり、急激な割合上昇・下降が認められるとまではいえない。なお、在宅死全体に占める上述の死因で死亡した者の割合の割合は、2015年から2023年まで12%~15%台で推移(2015年約15.2%、2016年約14.8%、2017年約15.0%、2018年約15.8%、2019年約15.3%、2020年約14.1%、2021年約12.6%、2022年約12.9%、2023年約14.2%)している。
-
例えば、介護保険法第1章第1条の2には「介護老人保健施設は、施設サービス計画に基づいて、看護、医学的管理の下における介護及び機能訓練その他必要な医療並びに日常生活上の世話を行うことにより、入所者がその有する能力に応じ自立した日常生活を営むことができるようにすることとともに、その者の居宅における生活への復帰を目指すものでなければならない。」とある。また、医療法第1章第1条の5には「病院は、傷病者が、科学的でかつ適正な診療を受けることができる便宜を与えることを主たる目的として組織され、かつ、運営されるものでなければならない。」とある。高齢者向け施設・医療機関での病死・老衰おいては法に則った管理・診療等が施されていると思われるが、自宅での病死・老衰の場合には、全てのケースにおいて適切な管理・診療等が施されているとまではいえないものと思われる。
-
「在宅看取り死」「孤独死」の定義には明確な基準等があるものではなく、先行研究等によって様々な解釈がなされている。本稿における「在宅看取り死」は、「死因に関わらず自宅で誰かに看取られて亡くなること(独居・非独居を問わない)」と定義する。「孤独死」は「死因に関わらず自宅で誰にも看取られることなく亡くなること(独居・非独居を問わない)」と定義する。
-
警察庁は「警察取扱死体のうち、自宅において死亡した一人暮らしの者(令和6年)」資料において、自宅で亡くなった一人暮らしの人の数が2024年に7万6,020人であったと公表した。そのうち76.4%にあたる5万8,044人が65歳以上の高齢者であったとしている。
-
内閣府「『孤独死・孤立死』の実態把握に関するワーキンググループ」は2024年に「孤立死」したと位置づけられる人が全国で約2.1万人いると推計した。なおここでは「孤立死」の概念的定義を「誰にも看取られることなく死亡し、かつ、その遺体が一定期間の経過後に発見されるような死亡の態様」としており、本稿の「孤独死」の定義とは相違するものの、この推計からも在宅死に占める「孤独死」の割合は一定程度あるものと考えられる。
-
ここでは東京都監察医務院取扱死体であることを看取りがなかったことと同義に解釈しているため、自宅で誰かに看取られて亡くなったが監察医務院取扱死体となった者(例えば、家族の面前で死因不明の急性死を遂げた者)等が、東京都における「孤独死者数」に含まれていることには留意されたい。
-
「在宅看取り死者数」は厚生労働省「人口動態統計」による東京都の在宅死者数から「孤独死者数」を引いた人数。「孤独死者数」については(注17)のとおり東京都監察医務院取扱死体であることと看取りがなかったことを同義に解釈したため、「在宅看取り死者数」については東京都監察医務院取扱死体でないことを看取りがあったことと同義に解釈していることに留意されたい。
-
東京都の在宅死の割合増加に与えた影響という観点では本文記載のとおりであるが、全国において同様の結果が算出されるかについては議論の余地がある。なお、もちろん「孤独死」が在宅死者数増加に全く影響していないわけではなく、資料5のとおり「孤独死者数」は逓増しており、一定程度の影響は認められる。孤独死が個人・家族・地域・社会に多面的な問題をもたらすことは言うまでもなく、当然抑止に向けた対策等が引き続き検討されるべきであることは付言しておく。
-
厚生労働省「中央社会保険医療協議会総会(第422回・第591回)」の「主な施設基準の届出状況等」資料によると、機能強化型在宅療養支援診療所(単独型・連携型)の数は2016年(2,914)から2023年(4,120)にかけて増加した。また、機能強化型在宅療養支援病院(単独型・連携型)の数も2016年(472)から2023年(782)にかけて増加している。
-
1人の利用者に複数回訪問介護サービスを提供する場合、通常は報酬の適正化・不正請求の防止等を理由にその間隔を2時間以上空けることが求められている。一方、看取り期の訪問介護については頻回かつ柔軟に訪問介護を提供した場合の労力等を評価する仕組みとして、2時間未満の間隔であっても、それぞれの所定単位数の算定が可能となっている。
-
全国訪問看護事業協会の調査によると、訪問看護ステーションの数は2016年に9,070であったが、2024年には1万7,329となっている。また、厚生労働省「介護給付等実態統計」によると、訪問介護事業所の数は2016年に3万3,262であったが、2024年には3万5,468となっている。訪問介護事業所数については短期的な減少は認められるが、介護保険制度の創設以降では、事業所数は増加傾向にある。
-
本稿では死亡場所の構成比において在宅死の割合が高まる理由について在宅看取りの増加という視点で検討しているが、例えばYang et al.(2006)は1951~2002年の人口動態等を分析して高齢者の一人暮らし世帯数と在宅死者数の関連性を示唆しており、単身世帯数の増加が在宅死者数の増加に影響する可能性については検討の余地がある。死亡場所の割合変化の背景は多様な要因が複合しているもので、本稿で示している先行研究等がすべての視点からの研究を網羅しているものとまでは必ずしもいえないことには留意されたい。
-
地域医療構想とは、地域と医療機関の連携により医療機関の機能分化を進め、地域での効率的な医療提供体制を実現する枠組みのことであり、厚生労働省は2014年に施行した医療介護総合確保推進法等に基づいて地域医療構想を推進してきた。2016年には全都道府県で地域医療構想が策定され、2025年の必要病床数が推計されている。
-
例えば第三期医療費適正化計画(2018~2023年度)では、各都道府県が医療費適正化方策を決定するために推計する将来的な医療費見込みの推計式に、病床機能の分化や地方との連携推進の成果を反映させることとなった。
-
厚生労働省「患者調査」によると、病院への平均入院日数は1990年に47.4日であったが、1999年には41.8日、2008年には37.4日、2017年には30.6日となり、2023年には29.3日となった。
-
厚生労働省が2024年に公表した「新たな地域医療構想に関するとりまとめ」では、2023年の機能別の病床数は「急性期と慢性期が減少し、回復期が増加する」状況であるが「2025 年の必要病床数の方向性に沿って、全体として地域医療構想の進捗が認められる」と評価されており、全病床数についても「2025年に必要とされる約119.1万床とほぼ同水準」と評価されている。
-
死亡場所の割合変化の背景は多様な要因が複合しているもので、本稿で示している先行研究等がすべての視点からの研究を網羅しているものとまでは必ずしもいえないことには留意されたい。
【参考文献】
-
飯島勝矢、堀田聰子(2016)「在宅看取りに関する研究からの考察」
-
石崎達郎(2016)「死亡前1年間における療養場所移行の実態把握」
-
厚生労働省(2022)「人生の最終段階における医療・ケアに関する意識調査報告書」
-
厚生労働省(2024)「新たな地域医療構想に関するとりまとめ」
-
厚生労働省(2025)「令和6年度介護報酬改定の効果検証及び調査研究に係る調査(令和6年度調査)(1)高齢者施設等と医療機関の連携体制等にかかる調査研究事業(報告書)」
-
孔 英珠(2020)「生活の場における終末期ケアの現状と課題」
-
佐々木 淳(2023)「在宅における看取り」
-
定村美紀子、馬場園 昭(2005)「介護保険制度による介護資源の指標と死亡場所との関連―高齢社会にマッチした介護保険制度による資源の充実を求めて―」
-
須藤智也(2025)「【1分解説】介護報酬改定とは?」
-
友利和美、山中京子(2017)「一般市民が望む『最期の場所』を決定する要因についての―考察-近年の調査研究の分析をもとに-」
-
友利和美(2018)「一般市民が望む『最期の場所』とその関連要因-一般市民を対象としたアンケート結果をもとに-」
-
内閣府(2025)「孤立死者数の推計方法等について~『警察取扱死体のうち、自宅において死亡した一人暮らしの者』をもとに~」
-
新村 拓(2001)「在宅死の時代―近代日本のターミナルケア」
-
村田真弓(2013)「看取り期の死生観に関する研究動向と今後の課題」
-
蘆野吉和(2008)「看取りを通じた地域づくり」
-
Masashi Shibata, Yuki Otsuka, Hideharu Hagiya, Toshihiro Koyama, Hideyuki Kashiwagi, Fumio Otsuka(2024)“Changes in the place of death before and during the COVID-19 pandemic in Japan”
-
Yu Sun, Masao Iwagami, Ryota Inokuchi, Nobuo Sakata1, Tomoko Ito, Yuta Taniguchi, Satoru Yoshie, Nanako Tamiya(2024)“Change in the Proportion of Death at Home during the COVID-19 Pandemic and Its Associated Factors in the Municipality Level: A Nationwide Study in Japan”
-
Limin Yang, Naoko Sakamoto, Eiji Marui(2006)“A study of home deaths in Japan from 1951 to 2002”
須藤 智也
本資料は情報提供を目的として作成されたものであり、投資勧誘を目的としたものではありません。作成時点で、第一生命経済研究所が信ずるに足ると判断した情報に基づき作成していますが、その正確性、完全性に対する責任は負いません。見通しは予告なく変更されることがあります。また、記載された内容は、第一生命保険ないしはその関連会社の投資方針と常に整合的であるとは限りません。